-
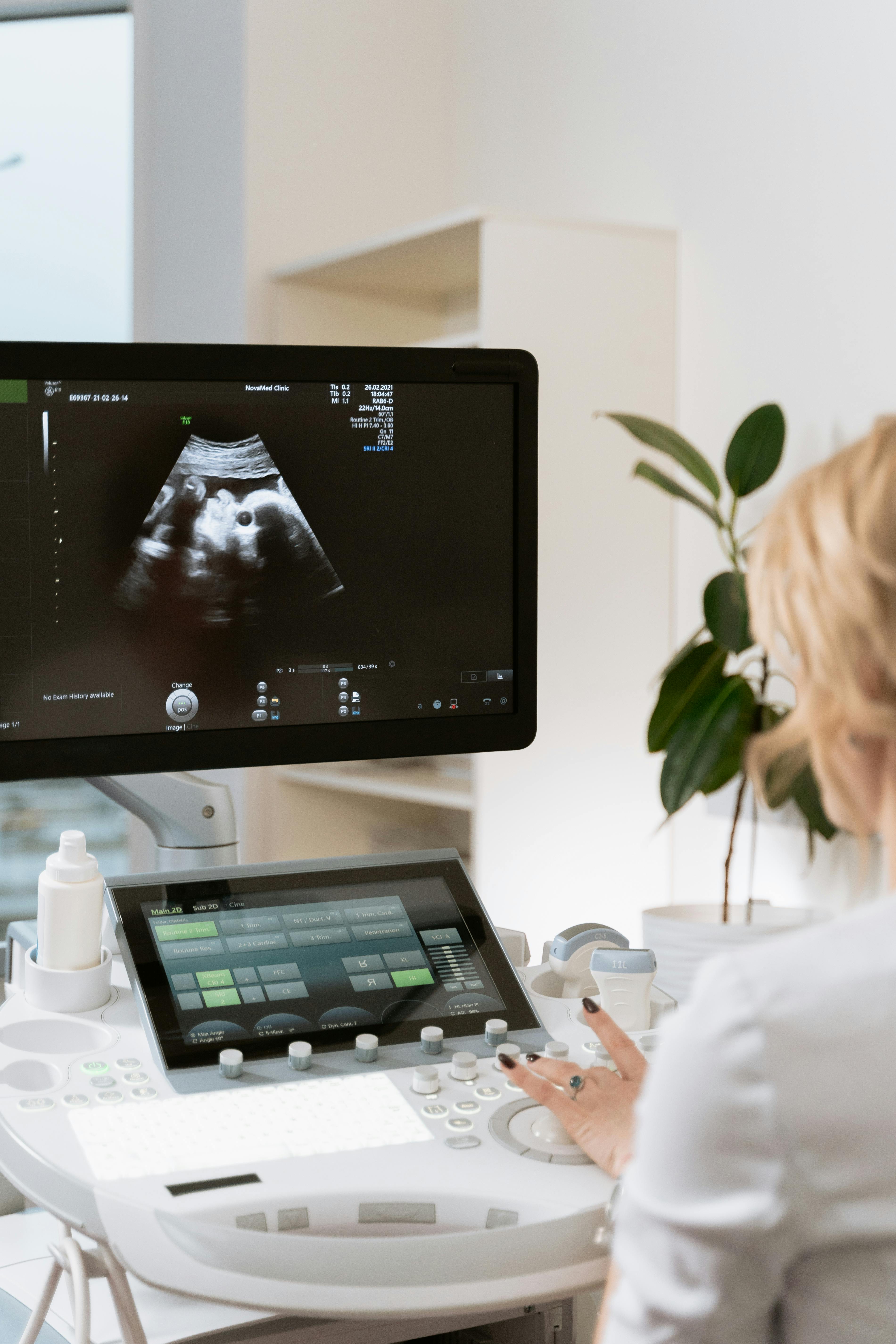
¿Cuáles son los primeros signos del cáncer de mama y cómo diferenciarlos de cambios benignos?
-
De la prevención al diagnóstico temprano: hábitos que sugieren los ginecólogos CDMX
La prevención en salud ginecológica no se reduce a “ir al médico una vez al año”. En realidad, se construye con hábitos cotidianos que ayudan a reconocer cambios a tiempo, disminuir riesgos y llegar a una consulta con información útil. Muchas condiciones ginecológicas se vuelven más fáciles de tratar cuando se detectan temprano. Por eso, los ginecólogos CDMX suelen insistir en algo muy concreto: conocer tu cuerpo, escuchar tus síntomas y mantener prácticas que protejan tu bienestar integral, desde la salud íntima hasta el sueño, la alimentación y el manejo del estrés.
Este artículo reúne hábitos recomendados por especialistas para transitar de la prevención al diagnóstico oportuno, con una guía clara para que sepas qué observar, qué ajustar y cuándo pedir una valoración.
Por qué la prevención reduce la incertidumbre y mejora la atención
Cuando una paciente llega a consulta con un registro básico de su ciclo, con claridad sobre sus síntomas y con hábitos de cuidado consistentes, la evaluación se vuelve más precisa. Esto no significa volverse obsesiva con la salud, sino evitar que señales importantes se pierdan en la rutina. Los ginecólogos CDMX suelen ver casos donde el problema se volvió grande por meses o años de normalizar dolor, sangrados irregulares o molestias íntimas recurrentes. Prevenir también es aprender a distinguir “algo esperado” de “algo que merece revisión”.
Además, la prevención no solo evita enfermedad. También mejora calidad de vida. Un dolor menstrual que se atiende bien, un método anticonceptivo elegido de forma correcta o una salud íntima cuidada sin irritación constante pueden cambiar el día a día de manera notable.
Hábitos para conocer tu ciclo y detectar cambios reales
Uno de los hábitos más útiles es llevar un registro simple del ciclo menstrual. No necesitas un sistema complejo. Basta con anotar fechas de inicio y fin, cantidad de sangrado y síntomas asociados como dolor, migraña, cambios de ánimo o fatiga. Este registro le da a tus ginecólogos CDMX una fotografía clara para evaluar irregularidades, sangrados abundantes o síntomas cíclicos.
Algunos cambios que conviene anotar y comentar en consulta incluyen sangrado muy abundante con coágulos frecuentes, periodos demasiado largos, manchado fuera del ciclo, ausencia de menstruación sin causa clara, dolor pélvico que no mejora o síntomas que empeoran mes con mes. Cuando estos datos se documentan, el diagnóstico suele ser más rápido y el tratamiento más acertado.
Hábitos de salud íntima que sí protegen y los que conviene evitar
La zona íntima tiene un equilibrio natural que puede alterarse con productos agresivos. Por eso, entre las recomendaciones más comunes de los ginecólogos CDMX está evitar duchas vaginales, jabones perfumados, desodorantes íntimos y el uso constante de protectores diarios si generan humedad e irritación. La higiene suave y externa suele ser suficiente.
También se sugiere priorizar ropa interior de algodón, evitar prendas extremadamente ajustadas por periodos prolongados y cambiar ropa húmeda después de ejercicio. Estos hábitos no “garantizan” evitar infecciones, pero sí reducen irritaciones y desequilibrios que pueden favorecer molestias recurrentes.
Si hay flujo con mal olor persistente, comezón, ardor, dolor al orinar o molestias que regresan con frecuencia, el hábito más protector es no automedicarte repetidamente. Un tratamiento equivocado puede empeorar el cuadro. Una valoración oportuna permite elegir el manejo adecuado y descartar causas asociadas.
Alimentación, peso y salud hormonal con enfoque realista
La salud ginecológica está conectada con metabolismo y hormonas. Un hábito clave es mantener una alimentación equilibrada que ayude a sostener energía, controlar inflamación y prevenir resistencia a la insulina, especialmente en personas con síndrome de ovario poliquístico o ciclos irregulares. Esto no se trata de dietas estrictas, sino de consistencia. Priorizar fibra, proteína suficiente, grasas saludables y reducir ultraprocesados puede contribuir a ciclos más estables en algunas pacientes.
Los ginecólogos CDMX también suelen recomendar vigilar cambios de peso bruscos, porque pueden asociarse con alteraciones hormonales. El objetivo no es perseguir un número, sino identificar señales como aumento repentino de grasa abdominal, caída de cabello, acné persistente o irregularidad menstrual. Cuando estos cambios se atienden temprano, se evitan complicaciones a largo plazo.
Actividad física y piso pélvico como prevención silenciosa
El movimiento regular es un hábito preventivo que impacta sueño, estado de ánimo, metabolismo y circulación. En salud ginecológica, también se relaciona con menor intensidad de algunos síntomas premenstruales y mejor tolerancia al estrés. No tiene que ser entrenamiento intenso. Caminar, nadar, bicicleta o entrenamiento de fuerza adaptado son opciones válidas.
Otro punto menos mencionado, pero relevante, es el cuidado del piso pélvico. Los ginecólogos CDMX suelen sugerir prestar atención a señales como escapes de orina al reír o saltar, sensación de pesadez vaginal, dolor con relaciones o estreñimiento crónico. Estos síntomas pueden mejorar con fisioterapia de piso pélvico y cambios de hábitos, especialmente después del parto o con el paso de los años.
Sueño, estrés y síntomas ginecológicos que se confunden
Dormir mal y vivir con estrés constante puede amplificar dolor, empeorar irritación, alterar el ciclo y aumentar la percepción de fatiga. Muchas pacientes llegan pensando que su síntoma “es hormonal” cuando el detonante principal ha sido una carga de estrés sostenida. La recomendación no es culpar al estrés, sino incluirlo en el mapa.
Entre los hábitos que suelen sugerir los ginecólogos CDMX están mantener horarios de sueño más estables, reducir pantallas antes de dormir, moderar cafeína, incluir pausas activas y buscar apoyo cuando hay ansiedad persistente. Si hay cambios importantes de ánimo, irritabilidad intensa, insomnio o tristeza prolongada, vale la pena comentarlo. La salud mental también forma parte de la salud ginecológica.
Hábitos de prevención en salud sexual y cuidado de relaciones
La prevención también incluye hablar con claridad sobre salud sexual. Usar protección de barrera cuando corresponde, realizarse revisiones según recomendaciones médicas y consultar ante dolor, sangrado postcoital o molestias recurrentes ayuda a detectar problemas a tiempo.
Un hábito valioso es normalizar la conversación. Si una paciente no se siente cómoda hablando de dolor, resequedad, cambios en el deseo o placer, es más probable que lo tolere en silencio. Los ginecólogos CDMX acostumbrados a un enfoque integral suelen abrir el espacio para estas dudas porque impactan bienestar y calidad de vida.
Señales de alerta que justifican consulta pronta con ginecólogos CDMX
La prevención también implica saber cuándo no esperar. Es recomendable buscar valoración si presentas dolor pélvico intenso repentino, sangrado muy abundante que empapa varias toallas en poco tiempo, mareo asociado a sangrado, fiebre con dolor pélvico, flujo con mal olor intenso y dolor, sangrado después de relaciones de forma repetida o ausencia de menstruación prolongada sin explicación.
También conviene consultar si el dolor menstrual empeora con los meses o si los síntomas interrumpen tu rutina. Lo que “siempre has aguantado” puede ser tratable, y la diferencia entre esperar o consultar a tiempo suele ser enorme.
Cómo convertir la consulta en un paso hacia el diagnóstico temprano
Un último hábito recomendado por muchos ginecólogos CDMX es llegar a consulta con claridad de lo que quieres resolver. Anota síntomas, dudas y fechas aproximadas. Pide que te expliquen el propósito de cada estudio y qué decisiones se tomarán según resultados. La atención mejora cuando hay comunicación y seguimiento.
La prevención no es un evento aislado, es una suma de decisiones pequeñas que te acercan al diagnóstico temprano cuando algo cambia. Con hábitos simples y observación consciente, es posible cuidar tu salud ginecológica con menos miedo, más información y un acompañamiento médico oportuno.
-
Hospital Ángeles: ¿qué tan segura es la cirugía robótica y qué tecnologías se utilizan?
 La cirugía robótica se ha convertido en una de las opciones más atractivas dentro de la cirugía mínimamente invasiva. Su crecimiento no se debe solo a lo novedoso de la tecnología, sino a que permite realizar procedimientos complejos con una visión ampliada y movimientos de alta precisión. Aun así, una pregunta es totalmente válida antes de decidirse por este tipo de intervención. Qué tan segura es la cirugía robótica y de qué depende realmente su seguridad. En Hospital Ángeles, donde la atención quirúrgica suele apoyarse en protocolos y equipos especializados, entender cómo funciona esta técnica ayuda a tomar decisiones con mayor tranquilidad.
La cirugía robótica se ha convertido en una de las opciones más atractivas dentro de la cirugía mínimamente invasiva. Su crecimiento no se debe solo a lo novedoso de la tecnología, sino a que permite realizar procedimientos complejos con una visión ampliada y movimientos de alta precisión. Aun así, una pregunta es totalmente válida antes de decidirse por este tipo de intervención. Qué tan segura es la cirugía robótica y de qué depende realmente su seguridad. En Hospital Ángeles, donde la atención quirúrgica suele apoyarse en protocolos y equipos especializados, entender cómo funciona esta técnica ayuda a tomar decisiones con mayor tranquilidad.Hablar de seguridad en cirugía robótica implica considerar varios elementos al mismo tiempo. Por un lado está la tecnología, que ofrece herramientas para mejorar la precisión y el control. Por otro lado está el componente humano, porque la cirugía asistida por robot sigue siendo realizada por un cirujano que toma decisiones clínicas en tiempo real. La seguridad también depende del tipo de enfermedad, la complejidad del procedimiento, la experiencia del equipo quirúrgico, la preparación preoperatoria y el seguimiento posoperatorio. Cuando estos factores se alinean, la cirugía robótica puede ser una alternativa muy confiable y con beneficios claros en recuperación.
Qué significa “cirugía robótica” y por qué no opera un robot solo
Un punto importante para la seguridad es comprender qué es la cirugía robótica. No se trata de una máquina que opera de manera autónoma. En realidad, el sistema robótico es una plataforma que amplifica la capacidad del cirujano. El especialista controla desde una consola los instrumentos quirúrgicos y la cámara, y cada movimiento del robot corresponde a una acción realizada por el cirujano. Esto permite que los movimientos se traduzcan con gran exactitud, incluso en espacios reducidos del cuerpo.
En cirugía robótica, el robot funciona como extensión de las manos del cirujano. La diferencia frente a la laparoscopía tradicional es que los instrumentos robóticos suelen tener mayor rango de movimiento, mejor estabilidad y una visualización superior. Estas características pueden ayudar a reducir la dificultad técnica en procedimientos que requieren suturas finas, disección precisa o trabajo alrededor de estructuras delicadas.
Qué tan segura es la cirugía robótica en la práctica
La seguridad de la cirugía robótica se evalúa con criterios similares a otros tipos de cirugía. Se considera el control del sangrado, la tasa de complicaciones, el riesgo de infección, el tiempo de hospitalización, la necesidad de convertir a cirugía abierta y los resultados funcionales. En muchos procedimientos, la cirugía robótica ofrece resultados comparables o mejores que otras técnicas mínimamente invasivas, especialmente cuando se realiza por equipos con experiencia.
Sin embargo, es importante evitar la idea de que la tecnología por sí sola garantiza seguridad. La cirugía robótica es tan segura como lo sea el equipo que la realiza y el proceso completo alrededor del paciente. Una valoración preoperatoria adecuada detecta riesgos y los prepara. La anestesia se adapta al paciente, se monitorean signos vitales de forma continua y se aplican medidas preventivas contra complicaciones. Después, el seguimiento posoperatorio permite identificar a tiempo señales de alarma y ajustar el tratamiento.
En términos generales, la cirugía robótica suele asociarse con incisiones más pequeñas, menor dolor, menos sangrado y una recuperación más rápida, lo que también puede traducirse en menor riesgo de ciertas complicaciones relacionadas con inmovilidad prolongada. Aun así, como cualquier cirugía, no está exenta de riesgos. Pueden existir complicaciones por anestesia, infecciones, sangrado, lesiones a estructuras cercanas o formación de coágulos. La diferencia es que, en manos entrenadas, la tecnología ayuda a ejecutar el plan quirúrgico con alta precisión y a disminuir el trauma en tejidos.
Factores que aumentan la seguridad en Hospital Ángeles
La seguridad en cirugía robótica no se limita al momento del procedimiento. Se construye desde la primera consulta. En hospitales con experiencia, como suele ser el caso en Hospital Ángeles, existen protocolos que abarcan selección del paciente, preparación preoperatoria, uso de checklists quirúrgicos, monitoreo anestésico avanzado y planes de recuperación.
Un elemento clave es la selección adecuada del candidato. No todas las personas ni todos los diagnósticos se benefician de la misma forma. El cirujano debe valorar antecedentes como cirugías previas, presencia de adherencias, obesidad, enfermedades cardíacas o pulmonares, control de diabetes, uso de anticoagulantes y el estado general del paciente. Cuando el procedimiento se indica con criterio, la probabilidad de un resultado favorable aumenta.
También influye la coordinación del equipo. En cirugía robótica participan cirujano principal, ayudantes, anestesiólogo, personal de enfermería y, en algunos casos, personal técnico especializado. La seguridad mejora cuando el equipo tiene experiencia trabajando en conjunto, porque se anticipan necesidades, se reducen tiempos innecesarios y se responde con rapidez ante cualquier eventualidad.
Tecnologías que se utilizan en cirugía robótica
La cirugía robótica integra varias tecnologías que trabajan al mismo tiempo. Entenderlas ayuda a dimensionar por qué puede ser tan precisa.
Visualización avanzada y cámara de alta definición
Uno de los pilares es la visión quirúrgica. La cámara ofrece una imagen ampliada y detallada del campo operatorio. Esta visualización permite identificar estructuras pequeñas, diferenciar planos de tejido y hacer disecciones con mayor precisión. Para la seguridad, esto es importante porque ayuda a reducir el riesgo de lesionar estructuras cercanas, especialmente en zonas anatómicas complejas.Instrumentos articulados de alta precisión
Los instrumentos robóticos están diseñados para imitar y mejorar el movimiento de la muñeca humana. Esto facilita suturas finas, cortes precisos y maniobras controladas en espacios pequeños. A diferencia de instrumentos rígidos, la articulación permite abordar ángulos difíciles sin forzar el tejido, lo que puede traducirse en menor trauma quirúrgico.Filtrado de temblor y control de movimiento
Una tecnología clave es el filtrado de movimientos involuntarios. Si el cirujano tiene un temblor natural mínimo, el sistema lo suaviza. Además, puede escalar los movimientos, haciendo que una acción grande de la mano se convierta en un movimiento pequeño y exacto en el instrumento. Esto aporta seguridad en pasos delicados.Ergonomía y estabilidad del sistema
Aunque parece un detalle, la ergonomía influye. Al operar desde una consola, el cirujano puede mantener una postura más estable y controlar instrumentos con menos fatiga. En procedimientos largos, la reducción de fatiga puede ayudar a mantener precisión y enfoque.Energía quirúrgica y sistemas de corte o coagulación
Como en otras cirugías mínimamente invasivas, se utilizan tecnologías de energía para cortar y coagular tejidos, lo que ayuda a controlar el sangrado. El control fino del instrumento permite aplicar energía con precisión en la zona requerida, reduciendo afectación a tejidos cercanos.Monitoreo anestésico y seguridad perioperatoria
La cirugía robótica se integra con monitoreo continuo del paciente. Aunque esto no es exclusivo de la robótica, forma parte esencial del entorno de seguridad. Se vigilan signos vitales, oxigenación, ventilación, ritmo cardiaco y respuesta del cuerpo durante el procedimiento. También se aplican medidas preventivas para disminuir riesgo de trombosis, náusea, dolor y complicaciones respiratorias.Qué preguntas hacer sobre seguridad antes de una cirugía robótica
Para decidir con información completa, conviene llegar a consulta con preguntas puntuales sobre seguridad y tecnología.
Pregunta si tu caso es candidato para cirugía robótica y por qué. Solicita que te expliquen riesgos personalizados según tus antecedentes. Pregunta cuántas cirugías robóticas similares realiza el equipo y con qué frecuencia. También es útil preguntar qué plan existe si se requiere convertir a otra técnica durante el procedimiento y cuál sería el impacto en tu recuperación.
No menos importante es el plan posoperatorio. Pregunta cómo será el control del dolor, cuándo podrás caminar, qué dieta se recomienda, cuánto tiempo estarás hospitalizado y qué señales de alarma deben hacerte regresar de inmediato. La seguridad no termina al salir del quirófano. Continúa en casa con seguimiento y cuidado correcto.
Cómo reconocer una indicación responsable y segura
Una indicación segura de cirugía robótica suele venir acompañada de una explicación clara, una evaluación preoperatoria completa y un plan detallado de recuperación. Si el enfoque está solo en la tecnología y no en tu diagnóstico, tus riesgos y tu seguimiento, falta una parte fundamental. La robótica es una herramienta poderosa, pero la seguridad se construye con criterio clínico, experiencia y un entorno hospitalario preparado.
En Hospital Ángeles, la seguridad en cirugía robótica se fortalece cuando se combina la tecnología con un equipo entrenado, protocolos bien definidos y una comunicación clara con el paciente. Cuando entiendes qué tecnologías se utilizan, qué riesgos son normales y qué medidas se toman para prevenir complicaciones, la decisión deja de sentirse como un salto al vacío y se convierte en un proceso informado y acompañando.
-
Cirugía de columna sin sorpresas: señales de alerta, diagnóstico y próximos pasos
 El dolor de espalda y de cuello es uno de los motivos más comunes de consulta médica, pero no todos los casos requieren procedimientos invasivos. Aun así, hay situaciones en las que la molestia deja de ser un problema pasajero y se convierte en una señal de que algo más está ocurriendo en la columna vertebral. Cuando la incomodidad se acompaña de síntomas neurológicos, pérdida de fuerza o limitación progresiva, la evaluación cambia de enfoque. En esos escenarios, entender las señales de alerta, cómo se confirma un diagnóstico y cuáles son los siguientes pasos permite llegar a una posible cirugía de columna con claridad, sin ansiedad innecesaria y con expectativas realistas.
El dolor de espalda y de cuello es uno de los motivos más comunes de consulta médica, pero no todos los casos requieren procedimientos invasivos. Aun así, hay situaciones en las que la molestia deja de ser un problema pasajero y se convierte en una señal de que algo más está ocurriendo en la columna vertebral. Cuando la incomodidad se acompaña de síntomas neurológicos, pérdida de fuerza o limitación progresiva, la evaluación cambia de enfoque. En esos escenarios, entender las señales de alerta, cómo se confirma un diagnóstico y cuáles son los siguientes pasos permite llegar a una posible cirugía de columna con claridad, sin ansiedad innecesaria y con expectativas realistas.Señales de alerta que no conviene ignorar antes de una cirugía de columna
Una primera clave para evitar sorpresas es reconocer cuándo el dolor ya no es solo muscular o postural. Si el malestar aparece tras un esfuerzo, mejora con reposo y cede en pocos días, suele ser compatible con una sobrecarga. Sin embargo, existen signos que requieren valoración prioritaria porque pueden indicar compresión de nervios, afectación de la médula espinal o una lesión estructural.
Uno de los signos más importantes es la debilidad progresiva en brazos o piernas. No se trata únicamente de sentir cansancio, sino de notar que cuesta levantar el pie al caminar, sostener objetos, subir escaleras o mantener el equilibrio. El hormigueo o adormecimiento que se extiende por una extremidad, especialmente si aumenta con el tiempo, también merece atención. Si el dolor baja por la pierna, llega a la pantorrilla o al pie y se acompaña de sensación eléctrica, puede relacionarse con irritación de una raíz nerviosa en la zona lumbar. De forma similar, el dolor que corre del cuello al hombro, brazo o mano puede sugerir un problema cervical.
Otra señal de alarma es la dificultad para caminar con seguridad o la sensación de torpeza en manos, que en algunos casos se asocia con compromiso medular. También es relevante el dolor nocturno persistente que no mejora con cambios de posición, así como la presencia de fiebre, escalofríos, pérdida de peso involuntaria o antecedentes de cáncer, porque pueden sugerir causas que requieren estudios urgentes. Finalmente, los cambios en el control de esfínteres o la pérdida de sensibilidad en la zona genital o interna de los muslos son datos que deben atenderse de inmediato, ya que pueden indicar una condición que amerita intervención rápida.
Dolor lumbar y cervical: cómo diferenciar síntomas comunes de señales de riesgo
La columna puede causar síntomas muy distintos según la zona afectada. En el cuello, algunas personas presentan rigidez, dolor local y cefalea. Cuando hay compresión nerviosa, el dolor suele irradiarse al brazo, con adormecimiento o debilidad, y puede empeorar con ciertos movimientos. En la región lumbar, el dolor puede ser mecánico, es decir, empeora al cargar peso, agacharse o permanecer mucho tiempo de pie. Si existe ciática, el dolor se recorre por la pierna y puede acompañarse de sensación de corriente, ardor o pérdida de sensibilidad.
También existe un patrón importante en la estenosis del canal lumbar. La persona camina cierta distancia y aparece dolor, pesadez o debilidad en las piernas, y mejora al sentarse o inclinarse hacia adelante. Este dato orienta hacia un problema de espacio dentro del canal donde pasan los nervios, y en ciertos casos puede terminar en una cirugía de columna si los síntomas progresan y afectan la vida diaria.
Cómo se realiza el diagnóstico antes de una cirugía de columna
El diagnóstico no se define solo con un estudio de imagen. El proceso inicia con una historia clínica detallada. Se revisa desde cuándo comenzó el dolor, qué actividad lo detonó, cómo se comporta durante el día, si hay irradiación, adormecimiento, debilidad o limitación para caminar. También se investigan antecedentes de lesiones, trabajos físicamente demandantes, deportes, cirugías previas y enfermedades como osteoporosis, artritis o diabetes, que pueden influir en el pronóstico.
Después viene la exploración física. El especialista evalúa postura, rango de movimiento, puntos de dolor, fuerza, reflejos y sensibilidad. También realiza pruebas que orientan a compresión nerviosa, como aquellas que reproducen el dolor radicular. Esta combinación entre síntomas y hallazgos permite sospechar si el problema es muscular, discal, articular, por estenosis, por inestabilidad vertebral o por deformidad.
Los estudios de imagen se solicitan con base en esa sospecha. Las radiografías ayudan a observar alineación, desgaste, curvaturas y, si se hacen dinámicas, posibles movimientos anormales entre vértebras. La resonancia magnética es especialmente útil para valorar discos, nervios, médula espinal y tejidos blandos, por lo que suele ser el estudio principal cuando se sospecha hernia de disco o estenosis. La tomografía aporta más detalle del hueso y es útil para evaluar ciertas fracturas, estenosis ósea o para planear una cirugía de espalda cuando se necesita analizar con precisión la anatomía. En algunos casos se solicitan estudios electrofisiológicos para diferenciar qué nervio está afectado o descartar otros problemas neurológicos.
Cuándo se considera la cirugía de columna y qué criterios se toman en cuenta
La cirugía de columna se considera cuando existe una causa estructural que explica los síntomas y hay un beneficio claro al corregirla. Por ejemplo, una hernia de disco con dolor radicular severo persistente, especialmente si hay debilidad, puede indicar cirugía para descomprimir el nervio. En estenosis del canal con limitación progresiva para caminar y deterioro funcional, una cirugía de descompresión puede mejorar la capacidad de marcha. En casos de inestabilidad vertebral, la cirugía puede buscar estabilizar y disminuir dolor mecánico incapacitante.
También se valora la cirugía de columna cuando el tratamiento conservador, realizado de manera adecuada, no logra resultados sostenibles. Eso incluye rehabilitación guiada, ajustes de actividad, control del dolor y, cuando corresponde, infiltraciones o bloqueos. No se trata de “aguantar” indefinidamente, sino de evaluar si la evolución es favorable o si la condición está avanzando.
Próximos pasos si tu médico sospecha que podrías necesitar cirugía de espalda o cuello
Si existe la posibilidad de una cirugía de columna, el siguiente paso suele ser una explicación detallada del diagnóstico y las alternativas. Es importante que el plan esté centrado en objetivos. Reducir el dolor que baja por la pierna, recuperar fuerza, mejorar tolerancia al caminar o estabilizar una zona inestable. También se discuten riesgos, beneficios y expectativas reales, porque una cirugía de columna no siempre elimina todo el dolor, pero sí puede mejorar síntomas específicos cuando está bien indicada.
En la etapa previa se revisa tu estado general. Se solicitan estudios preoperatorios y valoraciones necesarias para reducir riesgos, especialmente si hay enfermedades crónicas. También se planea la recuperación, considerando el control del dolor, movilización temprana, cuidados de la herida y rehabilitación. En algunos casos se recomienda preparar el hogar, ajustar rutinas de trabajo y contar con apoyo los primeros días.
Qué hacer para llegar preparado a una posible cirugía de columna
Llegar preparado a una decisión quirúrgica implica tomar un rol activo. Lleva un registro de tus síntomas, identifica qué movimientos los empeoran, qué tratamientos has probado y cómo te han funcionado. Si tienes estudios previos, llévalos completos. Pregunta con claridad qué procedimiento se propone, por qué es el más adecuado, qué alternativas existen y qué resultados se esperan en tu caso.
También es útil conocer señales que deben vigilarse durante la espera o el tratamiento conservador. Si aparece debilidad nueva, adormecimiento que progresa, dificultad para caminar o cambios en el control de esfínteres, la valoración debe adelantarse. En cambio, si el dolor es estable y hay respuesta a rehabilitación, se puede continuar un plan conservador con seguimiento.
Recuperación y seguimiento: parte esencial del proceso para evitar sorpresas
La cirugía de columna no termina en quirófano. La recuperación y el seguimiento son parte de la misma estrategia. La movilización temprana, el control adecuado del dolor y la rehabilitación progresiva influyen de forma directa en el resultado. Según el tipo de cirugía, el retorno a actividades varía. Algunas cirugías descompresivas permiten reintegración más rápida a tareas ligeras, mientras que procedimientos de estabilización o fusión requieren más tiempo y disciplina con las restricciones.
Entender las señales de alerta, confirmar un diagnóstico con una evaluación completa y saber cuáles son los próximos pasos transforma el proceso. Una cirugía de columna puede ser una herramienta valiosa cuando está bien indicada, pero el mejor escenario es aquel en el que la decisión se toma con información clara, un plan personalizado y un seguimiento que prioriza seguridad y funcionalidad.
-
Abdominoplastia: diferencias clave con la liposucción y cómo se elige el procedimiento
La abdominoplastia y la liposucción suelen mencionarse como si fueran opciones intercambiables para “mejorar el abdomen”, pero en realidad responden a problemas distintos y ofrecen resultados diferentes. Elegir entre una cirugía de abdomen y una técnica para retirar grasa localizada no depende solo de lo que se ve al espejo, sino de la calidad de la piel, el grado de flacidez, la distribución del tejido graso, el estado de la pared abdominal y los objetivos realistas del paciente. Comprender estas diferencias es esencial para tomar una decisión informada, segura y alineada con lo que cada procedimiento sí puede lograr.
En este artículo encontrarás una explicación clara de qué corrige la abdominoplastia, qué hace la liposucción, cuándo se combinan y qué criterios suelen ayudar a elegir el procedimiento.
Abdominoplastia y liposucción: por qué no son lo mismo
La liposucción es un procedimiento diseñado para retirar depósitos de grasa localizada y mejorar el contorno corporal. Su fortaleza es moldear zonas específicas cuando el problema principal es el volumen por grasa. La abdominoplastia, en cambio, está enfocada en la remodelación del abdomen cuando existe exceso de piel, flacidez significativa y, en ciertos casos, distensión de la pared abdominal.
Dicho de forma sencilla, la liposucción trabaja principalmente sobre la grasa, mientras que la cirugía plástica abdominal trabaja sobre piel y estructura del abdomen, además de que puede incluir ajustes del tejido profundo para mejorar el soporte. Por eso, la elección no es “qué se ve mejor”, sino “qué problema está presente”.
Qué corrige la liposucción y qué resultados suele ofrecer
La liposucción se indica con frecuencia en pacientes con piel de buena calidad y elasticidad, en quienes al retirar grasa el tejido puede adaptarse relativamente bien. Se utiliza para definir el contorno, reducir volumen y mejorar proporciones. En abdomen puede ayudar cuando hay grasa acumulada, pero la piel no está excesivamente flácida.
Sin embargo, la liposucción no elimina exceso de piel. Si hay piel sobrante por embarazos o pérdidas importantes de peso, el retiro de grasa puede incluso hacer que la flacidez se vea más evidente. En esos casos, el problema no es la grasa, sino la cobertura cutánea y su falta de retracción.
También es importante entender que la liposucción no es un método para bajar de peso. Su objetivo es contorno, no adelgazamiento. El resultado depende de la distribución de grasa, de la elasticidad cutánea y de mantener hábitos que eviten que los depósitos se acumulen nuevamente con el tiempo.
Qué corrige la abdominoplastia y por qué se considera una cirugía de abdomen más completa
La abdominoplastia está pensada para tratar el exceso de piel y la flacidez del abdomen, especialmente en la parte inferior. Es común que se considere en personas que, aun con hábitos saludables, conservan pliegues de piel, estrías en la zona baja y una pérdida marcada de firmeza después de embarazos o cambios grandes de peso.
En muchos casos, la cirugía de abdomen incluye reparación de la pared abdominal cuando existe separación de los músculos rectos, algo frecuente tras el embarazo. Esta corrección puede mejorar la sensación de soporte del tronco y contribuir a un contorno más firme. No reemplaza el ejercicio ni la fisioterapia, pero sí aborda una condición anatómica que los ejercicios no siempre corrigen por completo.
A diferencia de la liposucción, la abdominoplastia implica una cicatriz más extensa y un proceso de recuperación con limitaciones más claras. El objetivo no es solo “quitar grasa”, sino remodelar la zona media para recuperar una forma más definida y estable.
Diferencias clave: piel, cicatriz y tiempo de recuperación
Una de las diferencias más importantes entre abdominoplastia y liposucción es el manejo de la piel. Si el problema principal es piel sobrante o caída, la abdominoplastia suele ser la opción que ofrece un cambio real y visible. Si la piel es firme y el problema es grasa localizada, la liposucción puede ser suficiente.
En cuanto a cicatriz, la liposucción suele dejar pequeñas incisiones puntuales, mientras que la abdominoplastia deja una cicatriz lineal ubicada generalmente en la parte baja del abdomen, además de una cicatriz alrededor del ombligo en muchos casos. La evolución de la cicatriz depende de cuidados, tipo de piel y hábitos.
Respecto a recuperación, la liposucción suele permitir reintegración más rápida a ciertas actividades, aunque también requiere cuidados y puede generar inflamación por semanas. La recuperación de una cirugía plástica abdominal suele ser más demandante, con restricciones de esfuerzo físico, indicaciones de movilidad progresiva y seguimiento cercano.
Cómo se elige el procedimiento: criterios prácticos que suelen guiar la decisión
La elección entre abdominoplastia o liposucción no se decide por una fotografía. Se decide por evaluación clínica. Aun así, hay criterios que ayudan a entender la lógica detrás de la recomendación.
Calidad de la piel y presencia de flacidez
Si al pellizcar la piel se nota exceso importante y poca elasticidad, o si hay pliegues marcados al estar de pie, la abdominoplastia suele tener más sentido. Si la piel se retrae bien y no hay exceso, la liposucción puede lograr una mejora estética sin necesidad de retirar piel.
Ubicación del problema: grasa localizada o “delantal” abdominal
Cuando el problema es un depósito de grasa distribuido, con piel firme, la liposucción suele ser una buena alternativa. Cuando hay un “delantal” de piel o una caída evidente del tejido, la cirugía de abdomen suele ser la opción que realmente cambia la silueta.
Estado de la pared abdominal y distensión muscular
Si existe separación muscular marcada, muchas veces la abdominoplastia aporta un beneficio adicional al corregir esa condición. En cambio, la liposucción no modifica la pared abdominal. Retira grasa, pero no cambia la estructura muscular ni la tensión de la línea media.
Objetivos realistas y estilo de vida
Quien busca una mejora sutil, con cambios de contorno y poca flacidez, suele estar más cerca del perfil de liposucción. Quien busca un cambio más contundente en la forma del abdomen por piel sobrante y flacidez, suele estar más cerca del perfil de abdominoplastia. En ambos casos, mantener estabilidad de peso es clave para sostener el resultado.
Cuándo se combinan: abdominoplastia con lipoescultura
En algunos pacientes se plantea una combinación de abdominoplastia con lipoescultura para mejorar definición en cintura o en otras zonas. Esta opción busca armonía, no exageración. La combinación no es automática ni necesaria en todos los casos. Se valora según seguridad, proporciones y condiciones del tejido. En pacientes con riesgos elevados o con factores que afectan cicatrización, el equipo puede preferir un abordaje más conservador.
Mitos que confunden la elección
Un mito frecuente es pensar que la liposucción “tensa la piel”. En general, la liposucción depende de la elasticidad previa del tejido. Si la piel no se retrae, el problema queda sin resolver. Otro mito es creer que la abdominoplastia “es solo estética”. Cuando hay exceso de piel que roza, irrita o limita comodidad, el cambio puede sentirse funcional además de estético.
También es un error elegir basándose en el precio o en el tiempo de recuperación sin considerar el problema real. Un procedimiento más rápido no es mejor si no corrige lo que te preocupa.
Preguntas útiles para decidir con seguridad
Antes de elegir, conviene resolver dudas específicas con el especialista. Qué procedimiento se adapta mejor a tu tipo de piel y a tu anatomía, si existe distensión muscular, qué cicatriz se espera, cuánto tiempo de recuperación realista se considera para tu rutina y qué cuidados serán indispensables. También es importante hablar sobre expectativas. Una buena decisión se basa en metas alcanzables, no en promesas de perfección.
La abdominoplastia y la liposucción pueden ser excelentes opciones cuando se eligen por la indicación correcta. La clave está en identificar si el problema principal es grasa, piel o estructura del abdomen. Cuando esa decisión se toma con evaluación adecuada y con expectativas realistas, el resultado suele ser más natural, más estable y más satisfactorio a largo plazo.

-
Abdominoplastia: guía de preparación, del preoperatorio a los primeros 30 días
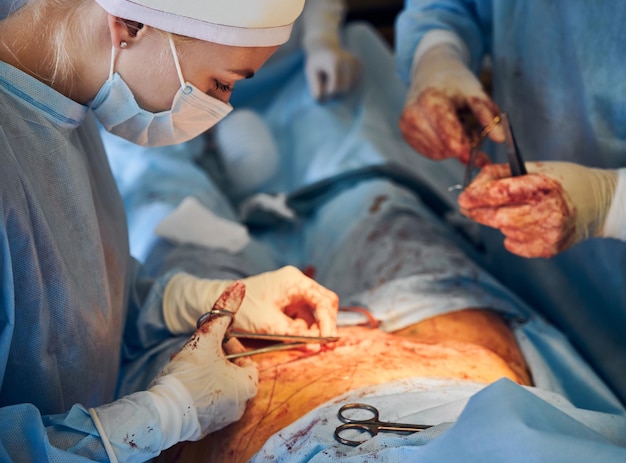 La abdominoplastia es un procedimiento que requiere planeación y una participación activa del paciente antes y después de la cirugía. Quienes se preparan con anticipación suelen vivir una recuperación más ordenada, con menos sobresaltos y con expectativas más realistas. Esta guía recorre el camino desde el preoperatorio hasta los primeros 30 días, con recomendaciones prácticas para llegar en mejores condiciones a la cirugía de abdomen y para cuidar el proceso de cicatrización, inflamación y reintegración a la rutina.
La abdominoplastia es un procedimiento que requiere planeación y una participación activa del paciente antes y después de la cirugía. Quienes se preparan con anticipación suelen vivir una recuperación más ordenada, con menos sobresaltos y con expectativas más realistas. Esta guía recorre el camino desde el preoperatorio hasta los primeros 30 días, con recomendaciones prácticas para llegar en mejores condiciones a la cirugía de abdomen y para cuidar el proceso de cicatrización, inflamación y reintegración a la rutina.Preparación para una abdominoplastia: el objetivo no es “aguantar”, es llegar en buenas condiciones
La preparación no se limita a “esperar el día”. Se trata de reducir riesgos y facilitar la recuperación. En términos generales, conviene buscar estabilidad de peso, dormir bien, mejorar hábitos alimenticios y evitar cambios bruscos en el cuerpo. Si hay planes de perder mucho peso o de embarazo a corto plazo, suele ser mejor posponer la cirugía plástica abdominal, porque esos cambios pueden afectar el resultado.
También es importante considerar el contexto de vida real. La abdominoplastia implica un periodo de descanso y limitaciones físicas. Tener claridad sobre quién apoyará en casa, cómo se organizará el trabajo y qué actividades se deberán pausar es parte de una preparación responsable.
Preoperatorio de abdominoplastia: lo que se suele revisar antes de programar
Antes de una cirugía de abdomen, lo habitual es realizar una valoración completa. Se analiza el estado de salud, antecedentes quirúrgicos, uso de medicamentos, hábitos como el tabaquismo y el objetivo estético-funcional del procedimiento. Con base en esto se define si es una abdominoplastia completa, una mini abdominoplastia o si conviene combinar con otras técnicas según indicación médica.
En esta etapa es común que el equipo solicite estudios preoperatorios y revisión anestésica. Si existen padecimientos como hipertensión, diabetes o trastornos de coagulación, se busca que estén controlados. La meta es entrar al quirófano con un escenario clínico estable y con un plan de manejo postoperatorio claro.
Ajustes previos: medicamentos, suplementos y hábitos que conviene revisar
Una parte clave del preoperatorio es informar con precisión todo lo que se toma, incluso suplementos “naturales”. Algunos pueden interferir con la coagulación o con la anestesia. También conviene comentar si se usan antiinflamatorios con frecuencia o si hay tratamientos hormonales, ya que cada caso se valora de forma individual.
En pacientes fumadores, dejar el tabaco suele ser una de las medidas más importantes para mejorar la cicatrización y reducir complicaciones. Además, una hidratación adecuada y una alimentación con buen aporte de proteína suelen favorecer la reparación de tejidos.
Qué preparar en casa antes de una cirugía de abdomen
La primera semana suele ser la más demandante. Tener todo listo antes disminuye estrés y evita movimientos innecesarios. Lo más útil suele ser organizar un espacio cómodo para descansar, con almohadas que faciliten incorporarse, ropa amplia de fácil colocación y artículos de higiene al alcance. También conviene planear comidas sencillas, ligeras y nutritivas, y dejar tareas domésticas resueltas.
Otro punto práctico es pensar en la movilidad. Después de una abdominoplastia, levantarse de la cama y caminar al baño puede requerir apoyo al inicio. Contar con alguien que ayude con traslados, cuidado de niños o mascotas, y compras básicas hace una diferencia enorme en los primeros días.
Día de la abdominoplastia: qué suele pasar y qué esperar al salir
El día del procedimiento se siguen indicaciones específicas, como ayuno y llegada con tiempo. Tras la cirugía, lo más común es despertar con sensación de presión en el abdomen, inflamación y cansancio. Dependiendo del caso, puede haber vendajes, faja o dispositivos de apoyo indicados por el equipo tratante. En esta etapa la prioridad es controlar dolor, iniciar movilización temprana con seguridad y vigilar la evolución inmediata.
Es normal sentirse lento y necesitar ayuda para cambiar de posición. Lo más importante es seguir instrucciones sobre postura, caminatas cortas y manejo de medicación.
Primeros 7 días: cómo se vive la recuperación inicial de una abdominoplastia
La primera semana suele centrarse en descanso y movimiento dosificado. Caminar distancias cortas varias veces al día suele ser parte de las indicaciones para favorecer circulación. Muchas personas caminan ligeramente inclinadas por la tirantez, y poco a poco recuperan postura. La inflamación es esperable y puede variar durante el día.
En estos días, una señal de buen curso suele ser que las molestias se vuelvan más manejables, que el dolor disminuya con el paso del tiempo y que se pueda caminar un poco más cada día sin empeorar. También es común sentir cambios de sensibilidad en la piel, como adormecimiento u hormigueo.
Dormir puede requerir ajustes. Algunas personas descansan mejor semiincorporadas o con apoyo debajo de las piernas. Mantenerse hidratado, comer de manera ligera y evitar esfuerzos ayuda a transitar esta fase con mayor comodidad.
Días 8 a 14: inflamación, energía y regreso gradual a actividades ligeras
En la segunda semana suele mejorar la movilidad y la energía, aunque la fatiga puede aparecer si se intenta hacer demasiado. La inflamación puede seguir presente y, en ocasiones, hacerse más notoria al final del día. Esto no necesariamente es malo. Muchas veces es la respuesta del cuerpo al aumento de actividad.
En esta etapa, algunas personas retoman labores ligeras si su trabajo no implica esfuerzo físico. La regla general es no forzar. Cargar peso, barrer con intensidad, subir y bajar escaleras repetidamente o permanecer de pie por largo tiempo puede aumentar molestia e inflamación.
Días 15 a 30: cómo medir el progreso sin desesperarse
Durante la tercera y cuarta semana, el cuerpo suele sentirse más “propio” y estable, pero eso no significa que todo esté resuelto. La cirugía de abdomen continúa madurando internamente. La tirantez puede persistir, al igual que zonas firmes o sensibilidad irregular. La cicatriz también cambia con el tiempo, y su evolución no se juzga por una sola semana.
Una buena forma de medir progreso es observar tendencias. Menos inflamación matutina, mejor tolerancia a caminatas, menor necesidad de analgésicos y mayor facilidad para enderezarse suelen ser indicios positivos. Muchas personas notan que la ropa se acomoda distinto aun cuando el abdomen no se ve “final” todavía.
En cuanto a ejercicio, el reinicio suele ser gradual y siempre con autorización médica. Caminar suele ser el primer paso; ejercicios abdominales intensos y levantamiento de peso suelen requerir más tiempo.
Señales de alerta en los primeros 30 días: cuándo buscar atención
Además de enfocarse en señales de buen progreso, es importante reconocer signos que requieren evaluación. Fiebre persistente, dolor que aumenta con los días, enrojecimiento que se expande, secreción con mal olor o sangrado que no cede ameritan contacto médico. Falta de aire, dolor en el pecho o inflamación dolorosa en una pierna son síntomas urgentes que no deben ignorarse.
Cómo apoyar el resultado de una abdominoplastia a largo plazo desde el primer mes
El resultado no depende solo del quirófano. Mantener un peso estable, evitar tabaco, cuidar la nutrición y respetar la progresión de actividad ayuda a preservar el contorno logrado. La abdominoplastia puede transformar el abdomen, pero el cuerpo sigue cambiando con hábitos, hormonas y etapas de vida. Por eso, construir una recuperación ordenada desde el preoperatorio y durante los primeros 30 días suele ser la base para un resultado más estable, natural y satisfactorio con el paso del tiempo.
-
¿La rinoplastia en Hospital Ángeles es segura y para quién está indicada?
 La rinoplastia es una de las cirugías estéticas y funcionales de la cara más solicitadas. No se limita a modificar la apariencia de la nariz, también puede mejorar la respiración y la calidad de vida de las personas con problemas funcionales. Cuando se realiza en un entorno hospitalario como Hospital Ángeles, con quirófanos equipados y especialistas certificados, la seguridad del procedimiento aumenta de manera importante.
La rinoplastia es una de las cirugías estéticas y funcionales de la cara más solicitadas. No se limita a modificar la apariencia de la nariz, también puede mejorar la respiración y la calidad de vida de las personas con problemas funcionales. Cuando se realiza en un entorno hospitalario como Hospital Ángeles, con quirófanos equipados y especialistas certificados, la seguridad del procedimiento aumenta de manera importante.Para resolver la duda sobre si la rinoplastia en Hospital Ángeles es segura y para quién está indicada, es necesario revisar tanto las condiciones de seguridad que ofrece la institución como el perfil de los pacientes que pueden beneficiarse de esta cirugía de nariz.
Seguridad de la rinoplastia en Hospital Ángeles
Hospital Ángeles cuenta con servicios de Cirugía Plástica, Estética y Reconstructiva, en los cuales se realizan procedimientos como la rinoplastia, la abdominoplastia y la liposucción, entre otros. Estos servicios están diseñados para mejorar la apariencia y restaurar la funcionalidad, bajo la atención de un equipo médico altamente capacitado.
La seguridad de la rinoplastia en Hospital Ángeles se apoya en varios elementos:
-
Quirófanos con tecnología de vanguardia
La institución dispone de áreas quirúrgicas equipadas con sistemas modernos de monitoreo, anestesia y soporte vital, dirigidas por profesionales capacitados específicamente en el manejo de pacientes quirúrgicos. Esto permite vigilar de forma continua signos vitales y actuar de inmediato ante cualquier eventualidad. -
Especialistas en cirugía plástica y otorrinolaringología
La rinoplastia en Hospital Ángeles se realiza por cirujanos plásticos y otorrinolaringólogos con formación en cirugía de nariz estética y funcional. En la red de hospitales se encuentran especialistas en rinología y cirugía de nariz que combinan la parte estética con la respiratoria, lo que ofrece un abordaje integral. -
Protocolos de valoración preoperatoria
Antes de la cirugía, se realiza una historia clínica detallada, exploración física y, si el caso lo requiere, estudios de laboratorio y gabinete. Esta evaluación permite determinar si la persona es candidata a una rinoplastia segura en Hospital Ángeles, considerando enfermedades de base, antecedentes de sangrado, alergias, uso de medicamentos y expectativas del paciente. -
Anestesia y vigilancia especializada
La rinoplastia suele realizarse con anestesia general o sedación profunda. Contar con anestesiólogos experimentados dentro del hospital ayuda a reducir riesgos relacionados con la anestesia y a ofrecer un manejo adecuado del dolor durante y después de la cirugía.
Estos factores hacen que la rinoplastia en Hospital Ángeles tenga un marco de seguridad superior al que se puede obtener en entornos sin infraestructura hospitalaria.
Características de una rinoplastia segura en Hospital Ángeles
Una cirugía de nariz segura no se limita a un buen resultado estético. Involucra una serie de pasos y decisiones que se toman antes, durante y después del procedimiento:
-
Plan quirúrgico personalizado
Cada nariz tiene características estructurales diferentes. En Hospital Ángeles se realiza una valoración de la forma externa, del tabique nasal, de los cornetes y de la calidad de la piel. Con base en este análisis se define si la rinoplastia será abierta o cerrada, si se requerirán injertos de cartílago y qué cambios se pueden lograr de manera realista. -
Enfoque funcional y estético al mismo tiempo
La cirugía de nariz en Hospital Ángeles considera tanto la apariencia como la función respiratoria. En pacientes con desviación del tabique, hipertrofia de cornetes o secuelas de traumatismos, el objetivo va más allá del aspecto externo, ya que se busca mejorar el flujo de aire y disminuir síntomas como congestión crónica o dificultad para respirar. -
Uso de técnicas modernas
En algunos hospitales del grupo se han difundido técnicas avanzadas, como la rinoplastia ultrasónica, que permite remodelar el hueso con mayor precisión y menor trauma para los tejidos en ciertos casos seleccionados. Esta clase de innovación contribuye a una recuperación más controlada y a reducir algunos riesgos, siempre y cuando sea indicada por el especialista.
En conjunto, estos elementos refuerzan la seguridad de la rinoplastia en Hospital Ángeles y ofrecen al paciente un entorno más controlado y profesional.
¿Para quién está indicada la rinoplastia en Hospital Ángeles?
La rinoplastia está indicada para un grupo de pacientes bien definido. Aunque cada caso se analiza de forma individual, existen perfiles frecuentes que pueden beneficiarse de la cirugía de nariz en Hospital Ángeles.
Pacientes con inconformidad estética nasal
Muchas personas acuden por motivos estéticos, ya sea por una joroba en el dorso nasal, una punta caída o muy redondeada, una nariz muy ancha o asimetrías visibles. Para estos pacientes, la rinoplastia estética en Hospital Ángeles busca armonizar la nariz con el resto del rostro, respetando las proporciones faciales y evitando cambios exagerados.
En estos casos es fundamental:
- Contar con expectativas realistas.
- Comprender que la estructura ósea y cartilaginosa de cada persona condiciona el resultado final.
- Aceptar que el proceso de desinflamación puede ser gradual y prolongado.
Personas con problemas funcionales de respiración nasal
Otro grupo importante son los pacientes con alteraciones funcionales. La rinoplastia en Hospital Ángeles puede indicarse cuando la estructura de la nariz provoca obstrucción del paso de aire, por ejemplo:
- Desviación del tabique nasal.
- Crecimiento de cornetes que impiden el flujo adecuado.
- Secuelas de fracturas o golpes previos que deforman internamente la nariz.
En estos casos se habla de rinoplastia funcional o estético-funcional, ya que se corrige la estética, pero también se trabaja sobre el tabique y las estructuras internas con el fin de mejorar la respiración.
Pacientes con secuelas de traumatismos o cirugías previas
La cirugía de nariz en Hospital Ángeles también está indicada para quienes presentan deformidades por accidentes, golpes, fracturas nasales o cirugía previa con resultados insatisfactorios. En algunos de estos casos se requiere una rinoplastia secundaria o de revisión, que suele ser más compleja y exige un cirujano con amplia experiencia y apoyo de un hospital con todos los recursos diagnósticos y quirúrgicos.
Edad y condiciones generales para una rinoplastia segura
Aunque la valoración es individual, en términos generales se recomienda que la rinoplastia se realice cuando el crecimiento facial está prácticamente completo. En la práctica clínica, muchas guías sugieren que en mujeres esto ocurre alrededor de los 15–16 años y en hombres un poco después. El especialista en Hospital Ángeles definirá si el desarrollo óseo permite realizar una rinoplastia segura sin interferir con el crecimiento.
Además, se consideran otros factores:
- Estado cardiovascular y respiratorio estable.
- Ausencia de trastornos graves de coagulación sin control.
- Suspensión o ajuste de medicamentos que aumenten el riesgo de sangrado, según indicación médica.
- Evaluación psicológica implícita, verificando que el paciente comprende los alcances de la cirugía y no presenta expectativas imposibles de satisfacer.
¿Quiénes no son buenos candidatos a rinoplastia en Hospital Ángeles?
Existen situaciones en las que el cirujano puede recomendar posponer o evitar la rinoplastia, aun cuando se disponga de la seguridad hospitalaria:
- Personas con enfermedades agudas o crónicas descompensadas.
- Pacientes con infecciones activas en piel o vías respiratorias.
- Individuos con expectativas irreales o que buscan resultados que no se ajustan a su anatomía.
- Pacientes con hábitos que aumentan riesgos, como consumo intenso de tabaco, que puede interferir con la cicatrización.
En estos casos, el valor de realizar la rinoplastia en Hospital Ángeles radica también en la posibilidad de decir “no” cuando la cirugía no es segura o el momento no es adecuado, priorizando la salud del paciente.
Rinoplastia en Hospital Ángeles: una decisión informada y acompañada
La rinoplastia en Hospital Ángeles se apoya en la combinación de especialistas certificados, infraestructura hospitalaria completa y protocolos que buscan reducir complicaciones y mejorar resultados. La cirugía de nariz en este contexto está indicada para pacientes con inconformidad estética, problemas funcionales respiratorios o secuelas de traumatismos, siempre después de una valoración individual cuidadosa.
Elegir un hospital con experiencia en cirugía plástica y otorrinolaringología permite que el camino hacia una nueva apariencia nasal y una mejor respiración sea más seguro, más claro y con un acompañamiento médico cercano en todas las etapas del proceso.
-
Quirófanos con tecnología de vanguardia
-
¿Cómo prepararte para tu primera quimioterapia en Hospital Ángeles?
Acercarse al día de la primera quimioterapia suele generar muchas dudas y emociones. Saber qué esperar, cómo prepararte física y emocionalmente y qué aspectos prácticos considerar en Hospital Ángeles puede hacer la experiencia más manejable y ayudarte a sentir mayor control sobre tu tratamiento oncológico.
 A continuación encontrarás una guía orientativa para pacientes que se preparan para su primera quimioterapia en Hospital Ángeles, con recomendaciones que puedes adaptar a tus necesidades y siempre comentar con tu equipo médico.
A continuación encontrarás una guía orientativa para pacientes que se preparan para su primera quimioterapia en Hospital Ángeles, con recomendaciones que puedes adaptar a tus necesidades y siempre comentar con tu equipo médico.Entender qué es la quimioterapia y el plan que recibirás
El primer paso para prepararte para tu primera quimioterapia en Hospital Ángeles es comprender, en términos generales, qué tratamiento vas a recibir. La quimioterapia es un conjunto de medicamentos que actúan sobre las células cancerosas para detener su crecimiento o destruirlas. Sin embargo, el esquema de quimioterapia no es igual para todas las personas.
Antes del primer ciclo, es recomendable que tengas claro:
- El nombre del esquema que te indicaron y cada cuánto tiempo se aplicará
- La duración aproximada de cada sesión de quimioterapia
- El objetivo del tratamiento en tu caso (curativo, adyuvante, neoadyuvante o paliativo)
- Los posibles efectos secundarios más frecuentes y qué medicamentos te recetarán para prevenirlos o reducirlos
Llevar una libreta o notas en el celular para anotar las explicaciones del oncólogo facilita recordar la información. Si lo deseas, puedes acudir acompañado a esa consulta para que otra persona también escuche las indicaciones.
Estudios previos y valoración médica antes de la primera quimioterapia
Antes de iniciar la quimioterapia en Hospital Ángeles, es habitual que el equipo médico solicite estudios de laboratorio y, en algunos casos, estudios de imagen o valoraciones adicionales, como cardiología u otras especialidades, según el tipo de medicamentos que se utilizarán.
Entre los análisis más comunes se incluyen:
- Biometría hemática, para evaluar glóbulos blancos, glóbulos rojos y plaquetas
- Pruebas de función renal y hepática
- Electrolitos y, en algunos esquemas, marcadores específicos
Procura realizar estos estudios con tiempo, siguiendo las indicaciones de ayuno o preparación que te den. Lleva siempre los resultados impresos o accesibles en tu expediente al acudir al Hospital Ángeles, de modo que el oncólogo pueda revisar que todo está en orden para iniciar el ciclo.
Organización de medicamentos y tratamientos concomitantes
Si tomas otros medicamentos de forma habitual (para la presión, diabetes, tiroides u otras enfermedades), es importante que informes con detalle al oncólogo y al personal de enfermería. Ellos te indicarán si debes ajustar horarios, suspender algún fármaco el día de la quimioterapia o tomarlo normalmente.
También es relevante comentar:
- Suplementos alimenticios, vitaminas o productos herbolarios que consumas
- Antecedentes de alergias a medicamentos
- Embarazo, lactancia o planes de fertilidad, para evaluar alternativas o preservación de fertilidad cuando corresponda
Llevar una lista escrita de todos tus medicamentos, con dosis y horarios, ayuda a evitar olvidos y contribuye a que el equipo de Hospital Ángeles tenga una visión clara de tu situación.
Preparación física antes de tu primera sesión en Hospital Ángeles
La noche previa a tu primera quimioterapia, procura descansar lo mejor posible. Si te indicaron ayuno o restricciones específicas (por ejemplo, no comer alimentos muy grasos), respeta estas instrucciones. Si no tienes indicaciones especiales, suele recomendarse:
- Desayunar ligero el día de la quimioterapia, con alimentos de fácil digestión
- Mantener una buena hidratación, a menos que te hayan indicado lo contrario
- Evitar alcohol y tabaco en días cercanos al ciclo
Elegir ropa cómoda es otro aspecto importante. Lo ideal es usar prendas amplias, de materiales suaves, y que permitan un acceso fácil al brazo o al catéter venoso (si cuentas con uno, como un catéter central o un puerto). Llevar una chamarra ligera, calcetines cómodos o una bufanda puede ser útil, ya que en las áreas de quimioterapia el ambiente puede sentirse fresco.
Qué llevar a tu primera quimioterapia en Hospital Ángeles
Como la primera sesión puede durar varias horas, conviene ir preparado. Antes de salir de casa, verifica que llevas:
- Identificación oficial y, en su caso, documentación de aseguradora o medio de pago
- Lista de medicamentos que tomas y datos de contacto de tu médico tratante
- Resultados de estudios recientes que te hayan solicitado
- Un acompañante, si te lo permiten y si te hace sentir más tranquilo
Para que el tiempo sea más llevadero, también puedes llevar:
- Un libro, revista o dispositivo electrónico con audífonos
- Una botella de agua y, si tu médico lo permite, colaciones ligeras como galletas sencillas, frutos secos o fruta
- Bálsamo labial y crema hidratante para manos
Verifica con anticipación las políticas específicas del Hospital Ángeles donde te atiendes, como los horarios de quimioterapia, las normas para acompañantes y el uso de dispositivos electrónicos en el área de infusión.
Qué esperar el día de tu primera quimioterapia
Al llegar al Hospital Ángeles, generalmente deberás registrarte y pasar al área de oncología médica o al hospital de día oncológico. El flujo más habitual incluye:
- Toma de signos vitales (presión arterial, temperatura, frecuencia cardíaca, peso)
- Revisión de tus estudios de laboratorio y de tu estado general
- Confirmación de los medicamentos que se aplicarán ese día
- Colocación de una vía intravenosa o conexión a tu catéter
Antes de iniciar la quimioterapia, suelen administrarse medicamentos previos para reducir efectos secundarios, como náuseas, reacciones alérgicas o malestar general. Después se conectan los fármacos de quimioterapia, que se aplican por goteo en tiempos que varían según el esquema.
Durante la infusión, el personal de enfermería supervisa constantes, observa tu reacción y está disponible para responder dudas. Es importante que comentes de inmediato si sientes dolor en el sitio de la venoclisis, mareos intensos, picazón, dificultad para respirar o cualquier molestia inusual.
Cuidados inmediatos al terminar la primera quimioterapia
Al concluir la sesión, te retirarán la vía o te desconectarán del catéter y te darán indicaciones específicas para los días posteriores. Es probable que te entreguen recetas para antieméticos (para náusea y vómito), analgésicos suaves u otros medicamentos de apoyo.
Al llegar a casa, considera las siguientes recomendaciones generales:
- Descansar el resto del día, evitando actividades físicas extenuantes
- Mantener una adecuada hidratación, tomando agua en pequeños sorbos frecuentes
- Comer alimentos suaves y poco irritantes, especialmente si tienes molestias digestivas
- Estar atento a signos de alarma como fiebre, sangrados anormales, dolor intenso, dificultad para respirar o vómitos persistentes
El Hospital Ángeles suele proporcionar números de contacto o indicaciones sobre a qué servicio acudir en caso de urgencias relacionadas con la quimioterapia. Ten esos datos a la mano y coméntalos también con tu familia o acompañantes.
Preparación emocional para tu primera quimioterapia en Hospital Ángeles
La preparación emocional es tan importante como la preparación física. Es normal sentir miedo, incertidumbre o tristeza ante el inicio de la quimioterapia. Expresar lo que sientes con familiares, amigos o profesionales de la salud mental puede aliviar parte de la carga emocional.
Algunas estrategias que pueden ayudar son:
- Hacer una lista de preguntas para el oncólogo, de manera que sientas mayor claridad
- Informarte a través de fuentes confiables, evitando la sobreinformación o contenidos alarmistas
- Practicar técnicas de respiración, meditación o actividades que te relajen
- Valorar el apoyo de psicología o psicooncología, si el hospital lo ofrece
Recordar que cada experiencia es única también es importante. Compararte con otros pacientes puede generar ansiedad; en cambio, enfócate en la información y recomendaciones que tu propio equipo médico te brinda.
Participar activamente en tu tratamiento oncológico
Prepararte para tu primera quimioterapia en Hospital Ángeles implica asumir un papel activo en tu cuidado. Hacer preguntas, expresar tus molestias con claridad, seguir las indicaciones y acudir puntualmente a los estudios y consultas programadas son elementos clave para que el tratamiento se lleve a cabo de la manera más segura y eficaz posible.
Aunque el camino de la quimioterapia puede ser desafiante, contar con un equipo médico especializado, un entorno hospitalario adecuado y una red de apoyo familiar y emocional hace una diferencia significativa. Entender el proceso, planear con anticipación y cuidar tanto tu cuerpo como tus emociones te ayudará a transitar este inicio de tratamiento con mayor confianza y sensación de acompañamiento.
-
Neurocirugía y salud mental, una relación que debes conocer

-
Nefrólogo CDMX en Hospital Ángeles cuidados renales de alto nivel
La salud renal es un pilar fundamental para el bienestar general, aunque muchas veces pasa desapercibida hasta que aparece algún síntoma o complicación. Contar con un nefrólogo en CDMX dentro de una institución como Hospital Ángeles ofrece la posibilidad de recibir cuidados renales de alto nivel, con infraestructura moderna, tecnología avanzada y un enfoque multidisciplinario centrado en el paciente. Esta combinación permite un diagnóstico oportuno, tratamientos personalizados y un seguimiento cercano para retrasar la progresión de la enfermedad renal y mejorar la calidad de vida.
En los diferentes Hospital Ángeles de la Ciudad de México existen servicios de nefrología clínica, así como centros quirúrgicos nefrológicos y áreas especializadas para pacientes que requieren hemodiálisis, diálisis peritoneal o evaluación para trasplante renal. Todo ello se integra en esquemas de atención que contemplan no solo la función de los riñones, sino también el impacto en el corazón, el sistema circulatorio, el metabolismo óseo, la presión arterial y otros órganos.
Nefrólogo en CDMX dentro de Hospital Ángeles: ¿qué tipo de atención ofrece?
El nefrólogo CDMX en Hospital Ángeles se ocupa del estudio, diagnóstico, prevención y tratamiento de las enfermedades del riñón y las vías urinarias. Entre los problemas que atiende este especialista en riñones destacan:
- Enfermedad renal crónica en cualquiera de sus etapas.
- Insuficiencia renal aguda por deshidratación, infecciones, medicamentos o causas quirúrgicas.
- Hipertensión arterial de difícil control o asociada a daño renal.
- Nefropatía diabética y complicaciones renales de la diabetes.
- Glomerulonefritis, enfermedades autoinmunes con afectación renal y vasculitis.
- Presencia de proteína o albúmina en orina, hematuria (sangre en la orina) o alteraciones persistentes en estudios de laboratorio.
- Complicaciones como anemia, alteraciones del calcio y fósforo, hinchazón de piernas o sobrecarga de líquidos.
En el entorno de Hospital Ángeles, el nefrólogo de la CDMX cuenta con apoyo inmediato de otras especialidades como cardiología, endocrinología, medicina interna y nutrición clínica, lo cual permite un abordaje integral y coordinado del paciente renal.
Infraestructura y tecnología para cuidados renales de alto nivel
Una de las ventajas de acudir con un nefrólogo CDMX en Hospital Ángeles es el acceso a equipamiento diagnóstico y terapéutico de alta tecnología. En sus unidades y centros nefrológicos se dispone, de manera general, de:
- Laboratorios clínicos para medición de creatinina, tasa de filtrado glomerular estimada, electrolitos, biomarcadores cardiometabólicos y estudios de orina especializados.
- Servicios de imagen como ultrasonido renal, doppler de vasos renales, tomografía y, cuando está indicado, resonancia magnética.
- Áreas de hemodiálisis con monitores modernos, sistemas de tratamiento de agua y personal de enfermería entrenado en nefrología.
-
 Programas de diálisis peritoneal, incluyendo capacitación al paciente y a su familia para realizar el tratamiento en casa de forma segura.
Programas de diálisis peritoneal, incluyendo capacitación al paciente y a su familia para realizar el tratamiento en casa de forma segura.
- Centros quirúrgicos nefrológicos preparados para realizar nefrectomías, cirugías de cálculos renales y trasplante de riñón, con equipos multidisciplinarios.
Esta infraestructura permite que el nefrólogo en Hospital Ángeles CDMX pueda tomar decisiones basadas en información precisa, estudiar con detalle la causa del daño renal y elegir el tratamiento más adecuado para cada persona.
Cuidados integrales con tu nefrólogo CDMX en Hospital Ángeles
Los cuidados renales de alto nivel no se limitan a prescribir medicamentos. El nefrólogo en la Ciudad de México que trabaja en Hospital Ángeles integra diferentes componentes en el plan de atención:
-
Prevención y detección temprana
Pacientes con diabetes, hipertensión, obesidad, enfermedades autoinmunes o antecedentes familiares de enfermedad renal se benefician de revisiones periódicas, con medición regular de presión arterial, estudios de sangre y orina, así como cálculo del filtrado glomerular. Detectar alteraciones en etapas tempranas permite intervenir antes de que el daño renal sea irreversible. -
Tratamiento farmacológico actualizado
El nefrólogo CDMX incorpora medicamentos que han demostrado reducir la progresión de la enfermedad renal, proteger los vasos sanguíneos y disminuir el riesgo cardiovascular. Entre ellos se encuentran fármacos para el control de la presión arterial, terapias modernas para la diabetes que también tienen efecto protector sobre el riñón, así como tratamiento de la dislipidemia y de la anemia asociada a enfermedad renal. -
Nutrición y estilo de vida
En Hospital Ángeles, el manejo del paciente renal suele incluir apoyo de nutriólogos especializados que orientan sobre la cantidad adecuada de proteínas, sodio, potasio y fósforo, además de recomendaciones de hidratación y control de peso. El nefrólogo también promueve actividad física moderada, abandono del tabaco y control del estrés, elementos clave de los cuidados renales de alto nivel. -
Educación al paciente y a la familia
Comprender qué es la enfermedad renal, qué significan los valores de laboratorio y cómo influyen los medicamentos en la evolución de la función renal ayuda a que el paciente se involucre activamente en su tratamiento. El nefrólogo en Hospital Ángeles CDMX dedica tiempo a explicar riesgos, metas y acciones concretas para el autocuidado.
Atención de enfermedad renal avanzada con nefrólogo CDMX en Hospital Ángeles
Cuando la función de los riñones se encuentra muy disminuida, el nefrólogo en Hospital Ángeles analiza junto con el paciente las alternativas de tratamiento renal sustitutivo. En la CDMX, de forma general, pueden integrarse:
-
Hemodiálisis en hospitales de alta especialidad
Se realiza en unidades diseñadas para la seguridad del paciente, con monitoreo constante, supervisión médica y protocolos estrictos de control de infecciones. El nefrólogo define la frecuencia, duración de las sesiones y ajustes de ultrafiltración, cuidando la estabilidad hemodinámica y el bienestar del paciente. -
Diálisis peritoneal y modelos de tratamiento domiciliario
Esta opción permite a muchos pacientes mantener una mayor autonomía y flexibilidad de horarios. Bajo la supervisión del nefrólogo CDMX y del equipo de enfermería, el paciente recibe capacitación para realizar los recambios, identificar señales de alarma y mantener un entorno higiénico adecuado. -
Trasplante renal y seguimiento postrasplante
En los hospitales Ángeles de la Ciudad de México, el nefrólogo forma parte de equipos que valoran candidatos a trasplante de riñón, coordinan estudios de compatibilidad y participan en el ajuste de la terapia inmunosupresora posterior al procedimiento. El objetivo es que el nuevo riñón funcione correctamente durante muchos años, reduciendo al máximo el riesgo de rechazo y de complicaciones.
Este enfoque escalonado permite que el paciente reciba cuidados renales de alto nivel en cada etapa de la enfermedad, con planes de acción claros y objetivos realistas.
Ventajas de elegir un nefrólogo CDMX en Hospital Ángeles
Elegir a un nefrólogo en CDMX que forme parte de la red de Hospital Ángeles ofrece varios beneficios para el paciente y su familia:
- Acceso a un cuerpo médico con alta preparación académica y experiencia clínica en nefrología.
- Posibilidad de recibir atención en diferentes sedes de Hospital Ángeles en la Ciudad de México, lo que facilita encontrar ubicación y horarios convenientes.
- Integración con otros servicios hospitalarios como urgencias, terapia intensiva, cardiología, endocrinología, urología y rehabilitación.
- Continuidad del cuidado, desde la detección temprana hasta la enfermedad renal avanzada y el trasplante, en un mismo sistema hospitalario.
- Entornos hospitalarios seguros, cómodos y diseñados para ofrecer una experiencia de atención de calidad tanto al paciente como a sus acompañantes.
Cuándo es recomendable acudir con un nefrólogo en Hospital Ángeles CDMX
Además de los pacientes que ya tienen diagnóstico de enfermedad renal, hay situaciones en las que es recomendable solicitar valoración por un nefrólogo CDMX en Hospital Ángeles:
- Presión arterial alta difícil de controlar, a pesar de tomar varios medicamentos.
- Diabetes de varios años de evolución, especialmente si se ha detectado proteína o albúmina en la orina.
- Hinchazón de piernas, tobillos o párpados, o incremento rápido de peso por retención de líquidos.
- Cambios en la orina como espuma persistente, disminución marcada del volumen u orina con sangre.
- Antecedentes familiares de enfermedad renal crónica, riñones poliquísticos u otras nefropatías hereditarias.
- Uso prolongado de ciertos analgésicos o medicamentos potencialmente tóxicos para el riñón.
Acudir de manera oportuna con un nefrólogo CDMX en Hospital Ángeles permite establecer un diagnóstico preciso, diseñar un plan de cuidados renales de alto nivel y, sobre todo, ofrecer al paciente la oportunidad de preservar la función de sus riñones el mayor tiempo posible.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Identificar los primeros signos del
Identificar los primeros signos del