-
¿Qué tipos de enfermedades se pueden tratar con radiocirugía?
La radiocirugía se ha consolidado como una de las técnicas más avanzadas dentro de la medicina moderna, especialmente en el tratamiento de enfermedades neurológicas y oncológicas. Este procedimiento no invasivo utiliza haces de radiación altamente focalizados para destruir células anormales sin necesidad de realizar incisiones ni utilizar anestesia general. Gracias a su precisión milimétrica, permite tratar lesiones complejas que se encuentran en áreas delicadas del cuerpo, donde una cirugía tradicional implicaría altos riesgos.
Radiocirugía: una herramienta de precisión médica
A diferencia de la cirugía convencional, la radiocirugía estereotáctica no requiere bisturí ni hospitalización. Mediante tecnología avanzada, como el Gamma Knife, el CyberKnife o los aceleradores lineales (LINAC), se administran dosis exactas de radiación dirigidas al tejido afectado. El objetivo es alterar el ADN de las células enfermas para detener su crecimiento o provocar su destrucción progresiva, sin afectar los tejidos sanos circundantes.
Este tipo de tratamiento se emplea tanto en patologías cerebrales como en lesiones de otras partes del cuerpo, ofreciendo una alternativa efectiva y segura para pacientes que no pueden someterse a cirugía abierta o que buscan opciones menos invasivas.Enfermedades cerebrales tratadas con radiocirugía
La radiocirugía cerebral es una de las aplicaciones más reconocidas y extendidas de esta técnica. Su capacidad para tratar lesiones dentro del cerebro con extrema precisión la convierte en una herramienta invaluable para neurocirujanos y radio-oncólogos. Entre las principales enfermedades que pueden abordarse se encuentran:- Tumores cerebrales benignos y malignos: La radiocirugía se utiliza para controlar o eliminar tumores como meningiomas, schwannomas vestibulares, adenomas hipofisarios y gliomas de bajo grado. En casos de metástasis cerebrales, permite destruir las células tumorales sin necesidad de cirugía abierta, mejorando la calidad de vida del paciente.
- Malformaciones arteriovenosas (MAV): Estas anomalías de los vasos sanguíneos cerebrales pueden generar hemorragias o convulsiones. La radiocirugía actúa provocando un cierre progresivo de los vasos anómalos, reduciendo el riesgo de sangrado sin necesidad de abrir el cráneo.
- Neuralgia del trigémino: Es un trastorno neurológico caracterizado por dolor intenso en el rostro. La radiocirugía ofrece una alternativa no invasiva para aliviar el dolor al dirigir radiación sobre el nervio trigémino, bloqueando la transmisión del dolor sin dañar tejidos circundantes.
- Neurinomas acústicos (schwannomas vestibulares): Son tumores benignos que afectan el nervio auditivo y pueden causar pérdida de audición o desequilibrio. Con radiocirugía, se logra detener su crecimiento y preservar la función auditiva en muchos casos.
- Metástasis cerebrales múltiples: Cuando el cáncer se disemina al cerebro desde otros órganos, la radiocirugía permite tratar múltiples lesiones en una sola sesión, ofreciendo un control eficaz con mínimos efectos secundarios.
Aplicaciones de la radiocirugía fuera del cerebro
Aunque inicialmente fue desarrollada para tratar enfermedades cerebrales, los avances tecnológicos han permitido ampliar el uso de la radiocirugía corporal a otras zonas del cuerpo. Este tipo de tratamiento, conocido como radiocirugía estereotáctica extracraneal (SBRT o SABR), ha demostrado excelentes resultados en distintas patologías oncológicas.
Entre las enfermedades que pueden tratarse mediante este método se incluyen:- Cáncer de pulmón en etapa inicial o metastásico: La radiocirugía pulmonar es una opción ideal para pacientes que no pueden ser operados debido a su edad o condición física. Con dosis precisas de radiación, se logra destruir el tumor sin afectar el tejido pulmonar sano.
- Cáncer de hígado y metástasis hepáticas: En casos donde la cirugía no es viable, la radiocirugía permite controlar tumores hepáticos con gran efectividad, protegiendo las estructuras vitales del órgano.
- Lesiones espinales: La radiocirugía espinal se aplica para tratar tumores primarios o metastásicos ubicados en la columna vertebral, reduciendo el dolor y mejorando la estabilidad ósea sin necesidad de intervención quirúrgica.
- Cáncer de próstata: En etapas tempranas, la radiocirugía ofrece una alternativa de tratamiento de alta precisión, minimizando efectos secundarios en órganos cercanos como la vejiga o el recto.
- Cáncer pancreático o renal: En algunos casos seleccionados, la radiocirugía puede controlar el crecimiento tumoral o aliviar síntomas cuando la cirugía convencional no es posible.
Ventajas del tratamiento con radiocirugía
La principal ventaja de la radiocirugía es su precisión milimétrica, que permite concentrar la radiación únicamente en el área afectada, preservando al máximo el tejido sano. Además, al no requerir anestesia ni incisiones, reduce el riesgo de infecciones, hemorragias y complicaciones postoperatorias.
Entre sus beneficios más destacados se encuentran:- Procedimientos ambulatorios que no requieren hospitalización.
- Rápida recuperación, permitiendo al paciente retomar sus actividades cotidianas en poco tiempo.
- Resultados comparables o superiores a la cirugía tradicional en determinados casos.
- Posibilidad de repetir el tratamiento si el médico lo considera necesario.
- Alta tasa de éxito clínico en el control tumoral y alivio de síntomas.
Precisión, seguridad y seguimiento médico
Antes de realizar una sesión de radiocirugía, el equipo médico multidisciplinario —integrado por neurocirujanos, radio-oncólogos, físicos médicos y radiólogos— planifica cuidadosamente cada detalle del tratamiento. Se utilizan imágenes de resonancia magnética y tomografía computarizada para construir un mapa tridimensional de la lesión y definir la dosis exacta de radiación.
Durante el procedimiento, el paciente permanece inmovilizado para garantizar la máxima precisión. Los sistemas de control y monitoreo en tiempo real ajustan automáticamente la dirección del haz de radiación ante cualquier movimiento. Esto permite asegurar que la energía impacte solo sobre el objetivo, protegiendo los tejidos circundantes.Radiocirugía: innovación médica para un futuro sin bisturí
La radiocirugía ha transformado el panorama del tratamiento médico, ofreciendo una alternativa eficaz, segura y mínimamente invasiva para múltiples enfermedades. Su aplicación en el control de tumores cerebrales, lesiones espinales y distintos tipos de cáncer la posiciona como una de las herramientas más importantes de la medicina moderna.
Gracias a su tecnología avanzada, precisión milimétrica y excelentes resultados clínicos, este procedimiento se ha convertido en una opción preferente para pacientes que buscan tratamientos de alta calidad con tiempos de recuperación mínimos y sin riesgos quirúrgicos.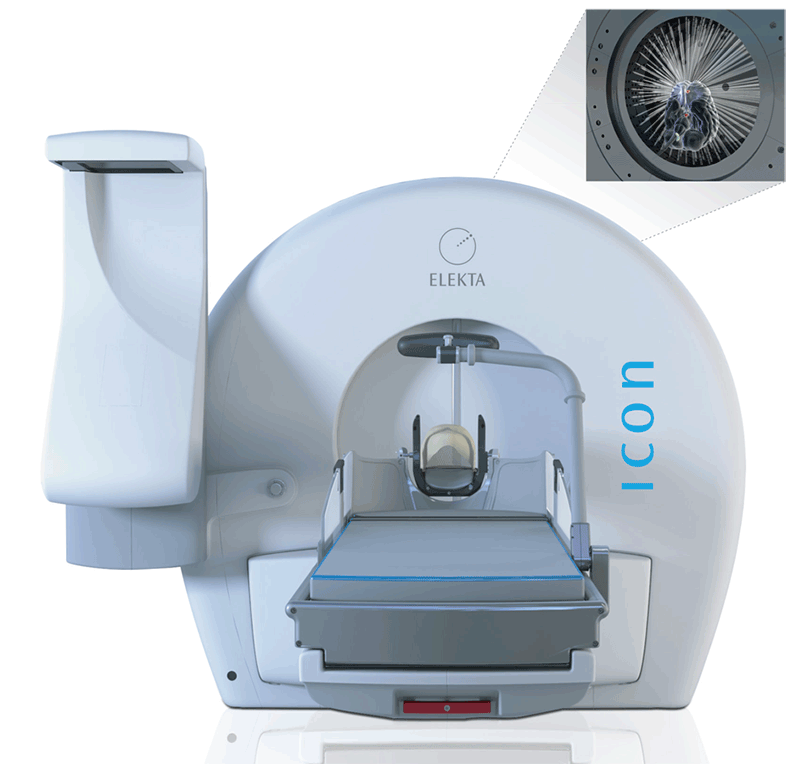
-
Hospital Ángeles y neurocirugía: técnicas mínimamente invasivas
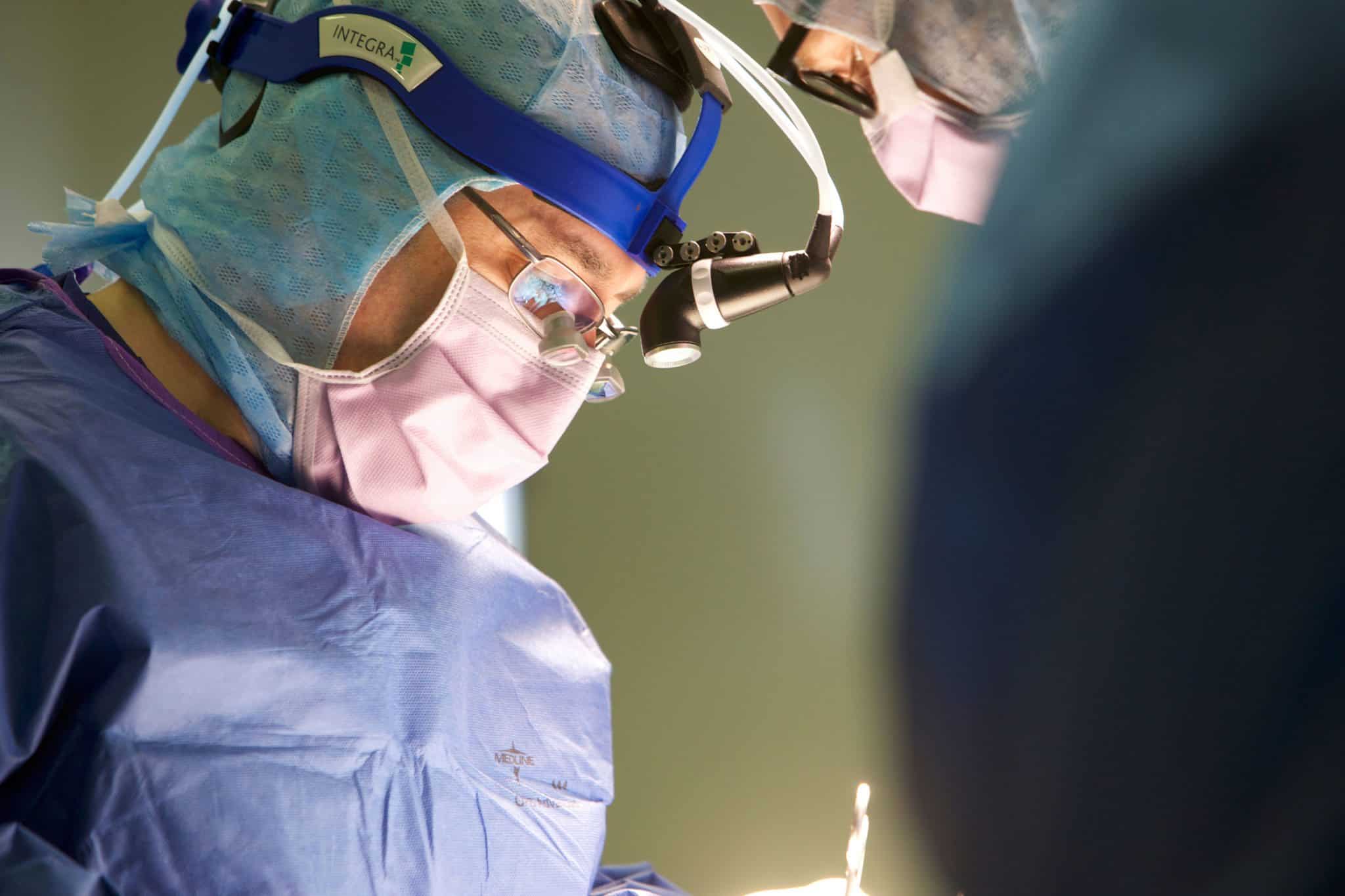
La neurocirugía moderna ha evolucionado hacia procedimientos cada vez más precisos y menos agresivos, con el objetivo de ofrecer mejores resultados funcionales y una recuperación acelerada. En Hospital Ángeles, la neurocirugía mínimamente invasiva integra tecnología de última generación con protocolos de seguridad centrados en el paciente. Este enfoque permite tratar patologías del sistema nervioso central y periférico—desde hernias de disco y estenosis espinal hasta tumores cerebrales y lesiones hipofisarias—mediante técnicas que reducen el trauma quirúrgico y acortan la estancia hospitalaria.
¿Qué es la neurocirugía mínimamente invasiva y por qué es relevante?
La cirugía neurológica mínimamente invasiva se caracteriza por el uso de incisiones pequeñas, accesos endoscópicos y microquirúrgicos, y herramientas de neuronavegación que guían al neurocirujano con precisión milimétrica. Este modelo disminuye el sangrado intraoperatorio, reduce el dolor posquirúrgico y favorece el retorno temprano a las actividades cotidianas. Además, la monitorización neurofisiológica intraoperatoria ayuda a proteger funciones motoras y sensoriales, optimizando la seguridad en cada procedimiento.
- Menor dolor posoperatorio y menor necesidad de analgésicos.
- Recuperación funcional más rápida con incorporación temprana a la rehabilitación.
- Cicatrices discretas y menor agresión muscular.
- Alta hospitalaria anticipada en los casos indicados.
Áreas de experiencia en Hospital Ángeles
La unidad de neurocirugía de Hospital Ángeles ofrece un portafolio completo de procedimientos con enfoque mínimamente invasivo y microquirúrgico:
- Neurocirugía de columna: microdiscectomía para hernia de disco lumbar o cervical, descompresión para estenosis espinal y fusiones con abordajes tubulares.
- Cirugía endoscópica de base de cráneo: abordajes transnasales para adenomas hipofisarios y lesiones de la región selar que evitan grandes incisiones craneales.
- Resección de tumores cerebrales: apoyo de microscopía de alta resolución, fluorescencia y guías de imagen para maximizar la extirpación y preservar áreas elocuentes.
- Neurocirugía funcional: procedimientos para epilepsia farmacorresistente y trastornos del movimiento (como la enfermedad de Parkinson), con opciones como estimulación cerebral profunda.
- Patología vascular: manejo microquirúrgico de aneurismas y malformaciones, en coordinación con neurorradiología intervencionista para estrategias híbridas cuando se requiere.
Tecnología de precisión que marca la diferencia
El éxito de la neurocirugía de alta complejidad depende tanto de la pericia del neurocirujano como del soporte tecnológico. En Hospital Ángeles, los quirófanos están diseñados para la cirugía guiada por imagen, integrando:
- Neuronavegación tridimensional que correlaciona la anatomía del paciente con imágenes preoperatorias en tiempo real.
- Monitorización neurofisiológica (potenciales evocados somatosensoriales y motores) para proteger vías críticas durante la resección o descompresión.
- Ultrasonido intraoperatorio y endoscopios de alta definición que mejoran la visualización de estructuras profundas.
- Microscopios quirúrgicos con filtros de fluorescencia que delimitan mejor los márgenes tumorales.
La combinación de estas herramientas con protocolos estandarizados permite tiempos quirúrgicos optimizados y reduce la variabilidad entre procedimientos.
Proceso de atención: de la valoración a la rehabilitación
- Valoración clínica e imagen: historia detallada, exploración neurológica y pruebas como resonancia magnética, tomografía o electroencefalograma.
- Planeación personalizada: el equipo multidisciplinario—neurocirugía, neurología, anestesiología, rehabilitación y radiología—define la estrategia terapéutica más segura y efectiva.
- Preparación preoperatoria: educación del paciente y su familia, optimización de comorbilidades y explicación transparente de riesgos y beneficios.
- Intervención con técnicas mínimamente invasivas: abordajes precisos, control de sangrado, analgesia balanceada y vigilancia anestésica continua.
- Recuperación y seguimiento: movilidad temprana, rehabilitación neurológica, control del dolor y citas de revisión para monitorizar la evolución clínica e imagenológica.
-
Cirujano cardiotorácico y válvulas cardíacas: opciones de tratamiento
Cuando una válvula del corazón no funciona correctamente, el flujo sanguíneo se ve comprometido y aparecen síntomas como disnea, fatiga, dolor torácico o edema. En estas situaciones, la valoración por un cirujano cardiotorácico es clave para definir el mejor abordaje terapéutico con base en tu anatomía, tu edad, tus comorbilidades y tus metas de vida. Esta guía presenta, de forma clara y práctica, las opciones de tratamiento para las válvulas cardíacas, desde la vigilancia hasta los procedimientos quirúrgicos y transcatéter de última generación.
Valvulopatías: lo esencial para entender el problema
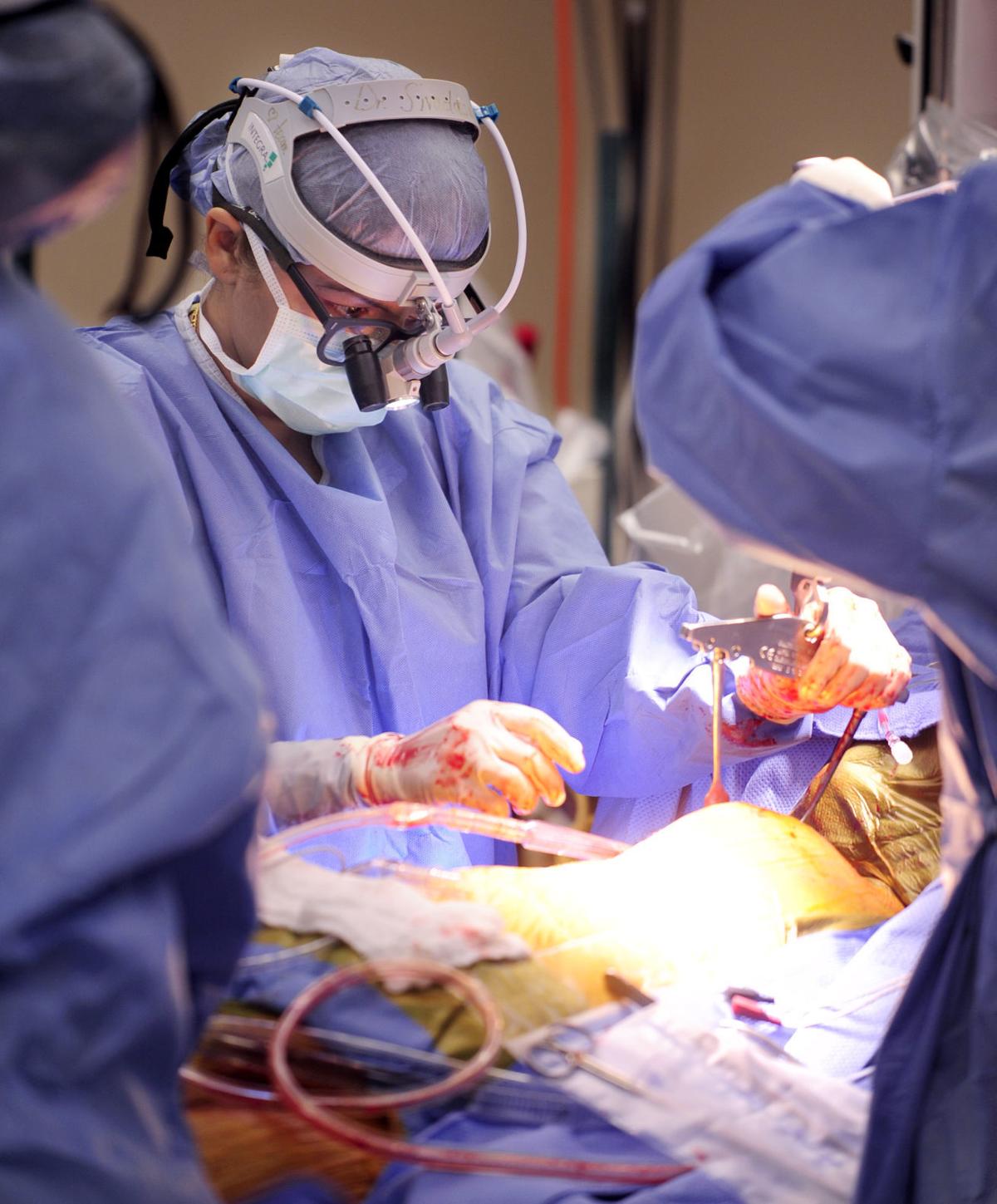 Las válvulas aórtica, mitral, tricúspide y pulmonar pueden enfermar por estenosis (apertura reducida) o insuficiencia (cierre incompleto). Las causas incluyen degeneración por la edad, fiebre reumática, calcificación, anomalías congénitas (como la válvula aórtica bicúspide), infecciones o secuelas de infartos. El cirujano cardiotorácico participa en el diagnóstico y la planeación del tratamiento junto con cardiología clínica e intervencionista, integrando:
Las válvulas aórtica, mitral, tricúspide y pulmonar pueden enfermar por estenosis (apertura reducida) o insuficiencia (cierre incompleto). Las causas incluyen degeneración por la edad, fiebre reumática, calcificación, anomalías congénitas (como la válvula aórtica bicúspide), infecciones o secuelas de infartos. El cirujano cardiotorácico participa en el diagnóstico y la planeación del tratamiento junto con cardiología clínica e intervencionista, integrando:- Ecocardiografía transtorácica y transesofágica (con 3D en casos seleccionados).
- Tomografía y/o resonancia para mapear la anatomía y el anillo valvular.
- Cateterismo cuando se requiere definir enfermedad coronaria o presiones pulmonares.
Escalera terapéutica: de la vigilancia a la intervención
No todas las valvulopatías requieren cirugía inmediata. El plan puede incluir:
- Vigilancia activa con controles periódicos si la lesión es leve o moderada y no hay repercusión significativa.
- Optimización médica (diuréticos, control de presión y ritmo) para aliviar síntomas o estabilizar mientras se define la estrategia definitiva.
- Intervención cuando existe repercusión hemodinámica, síntomas persistentes o riesgo de deterioro: reparación valvular, reemplazo o procedimientos transcatéter.
La decisión se toma en un comité multidisciplinario (“Heart Team”) que prioriza seguridad y durabilidad.
Reparación valvular: preservar la anatomía nativa
Siempre que sea posible, el cirujano cardiotorácico prioriza reparar en vez de reemplazar, pues mantener la válvula propia favorece la función y puede evitar anticoagulación prolongada (según el caso).
- Válvula mitral: reparación con anuloplastia (colocación de anillo), reemplazo de cuerdas o resección/reconstrucción de valvas en insuficiencia mitral degenerativa.
- Válvula tricúspide: anuloplastia y técnicas de refuerzo para corregir insuficiencia funcional asociada a dilatación del anillo.
- Válvula aórtica: en anatomías seleccionadas, reparación de insuficiencia aórtica o preservación valvular en cirugía de raíz (procedimiento David).
- Válvula pulmonar: correcciones en cardiopatías congénitas según edad y repercusión.
Beneficios: mejor conservación de la mecánica cardíaca, potencialmente menor necesidad de anticoagulación y durabilidad satisfactoria cuando la anatomía es favorable.
Reemplazo valvular: cuando reparar no es viable
Si la válvula está muy dañada o la reparación no es durable, se plantea reemplazo con prótesis mecánica o biológica:
- Prótesis mecánicas: gran durabilidad (décadas), pero requieren anticoagulación oral de por vida y controles estrictos.
- Prótesis biológicas (tejido porcino o bovino): menor necesidad de anticoagulación a largo plazo; durabilidad limitada (suele requerir recambio con el paso de los años, especialmente en pacientes jóvenes).
La elección se individualiza considerando edad, preferencias, estilo de vida, deseo de embarazo, acceso a controles de anticoagulación y comorbilidades.
Abordajes quirúrgicos: abierta y mínima invasión
La cirugía abierta mediante esternotomía sigue siendo el estándar para muchos casos por su versatilidad y seguridad. No obstante, el cirujano cardiotorácico puede proponer abordajes mínimamente invasivos (miniesternotomía o minitoracotomía) en pacientes seleccionados, con posibles ventajas en dolor, sangrado, estancia hospitalaria y recuperación funcional. La factibilidad depende de la válvula afectada, la anatomía, la existencia de cirugías previas y la experiencia del equipo.
Opciones transcatéter: terapia sin apertura completa del tórax
En personas con alto riesgo quirúrgico o en anatomías favorables, las terapias transcatéter han transformado el manejo:
- TAVR/TAVI (reemplazo valvular aórtico transcatéter) para estenosis aórtica en perfiles seleccionados, con acceso femoral y sin esternotomía.
- TEER (edge-to-edge mitral, p. ej., MitraClip) para insuficiencia mitral funcional o degenerativa en casos indicados, reduciendo regurgitación mediante clipaje de valvas.
- Valvuloplastia con balón en escenarios muy concretos (por ejemplo, estenosis mitral reumática con anatomía favorable) como puente o terapia temporal.
- Valve-in-valve transcatéter en bioprótesis degeneradas, evitando reoperación abierta en pacientes seleccionados.
El cirujano cardiotorácico participa activamente en estas decisiones, especialmente cuando se considera una estrategia híbrida (hemodinamia + cirugía).
Procedimientos especiales en pacientes jóvenes
En casos particulares, se contemplan alternativas como el procedimiento de Ross (reemplazo aórtico con la propia válvula pulmonar y sustitución de la pulmonar con injerto biológico), buscando durabilidad y hemodinámica favorable en pacientes jóvenes y activos. Estas decisiones requieren evaluación en centros con experiencia y seguimiento cercano.
Cómo se elige la mejor opción para ti
La selección del tratamiento integra:
- Perfil clínico: edad, síntomas, fragilidad, comorbilidades (diabetes, EPOC, renal), riesgo de sangrado.
- Anatomía y complejidad: tamaño del anillo, calcificación, dilatación de raíz aórtica, afectación de varias válvulas.
- Metas de vida: retorno al trabajo, deporte, plan reproductivo, preferencias sobre anticoagulación.
- Riesgo–beneficio: probabilidad de éxito, durabilidad esperada y posibilidad de futuras intervenciones.
El cirujano cardiotorácico te explicará riesgos, beneficios y alternativas con lenguaje claro, y propondrá un plan alineado con las guías clínicas y tu situación particular.
Recuperación y seguimiento: parte del éxito
Tras la intervención, el cuidado incluye control del dolor, fisioterapia respiratoria, movilización temprana, prevención de trombosis y manejo estandarizado bajo protocolos ERAS (Enhanced Recovery After Surgery). Posteriormente:
- Anticoagulación y antiagregación: según tipo de prótesis y tu perfil; los esquemas se ajustan en consulta.
- Rehabilitación cardiaca: por fases, para recuperar capacidad funcional y reducir reingresos.
- Vigilancia de la prótesis o reparación: con ecocardiografía y consultas periódicas.
- Estilo de vida cardioprotector: alimentación equilibrada, adherencia a medicación, control de presión y glucosa, y ejercicio pautado.
Preguntas útiles para tu cita
- ¿Es factible reparar mi válvula o debo reemplazarla?
- Si necesito reemplazo, ¿qué me conviene más: prótesis mecánica o biológica?
- ¿Soy candidato a mínima invasión o a una terapia transcatéter?
- ¿Cuáles son los riesgos más probables en mi caso y cómo los mitigarán?
- ¿Qué seguimiento requeriré (ecocardiogramas, ajustes de medicación, rehabilitación)?
Elegir el tratamiento valvular adecuado requiere una evaluación integral. Un cirujano cardiotorácico con experiencia, trabajando en equipo con cardiología e imagen, es la mejor garantía para definir una estrategia segura, eficaz y adaptada a tus prioridades. Si presentas disnea, dolor torácico, fatiga, edema o te han informado de una valvulopatía, agenda una valoración para analizar opciones que equilibren durabilidad, calidad de vida y tiempo de recuperación.
-
Médico cirujano pediatra: cuidados y procedimientos
El médico cirujano pediatra es el especialista encargado de diagnosticar, tratar y acompañar a recién nacidos, niños y adolescentes con padecimientos que pueden requerir intervención quirúrgica. Su campo combina excelencia técnica con un enfoque humano y familiar, considerando el crecimiento, el desarrollo y las particularidades anatómicas y fisiológicas de cada etapa infantil.
¿Qué hace un médico cirujano pediatra?
 El médico cirujano pediatra evalúa síntomas, solicita estudios (laboratorio e imagenología), define si existe indicación quirúrgica y elige la técnica más segura (abierta, laparoscópica o mínimamente invasiva). Coordina con anestesiología pediátrica, enfermería, rehabilitación y, cuando es necesario, con otras subespecialidades (gastroenterología, urología, neonatología). Su trabajo incluye:
El médico cirujano pediatra evalúa síntomas, solicita estudios (laboratorio e imagenología), define si existe indicación quirúrgica y elige la técnica más segura (abierta, laparoscópica o mínimamente invasiva). Coordina con anestesiología pediátrica, enfermería, rehabilitación y, cuando es necesario, con otras subespecialidades (gastroenterología, urología, neonatología). Su trabajo incluye:- Valoración integral: historia clínica orientada a la edad, exploración física cuidadosa y revisión de antecedentes perinatales y vacunas.
- Planeación quirúrgica personalizada: definición de la técnica, tiempos y requerimientos anestésicos según peso, talla y comorbilidades.
- Cirugía segura: aplicación de listas de verificación pediátricas, control de infecciones y trazabilidad de insumos.
- Seguimiento y educación a la familia: manejo del dolor, curaciones y señales de alarma, con indicaciones claras y adaptadas a los cuidadores.
Procedimientos frecuentes en cirugía pediátrica
Aunque cada caso se decide de forma individual, existen intervenciones comunes en el ámbito del médico cirujano pediatra:
- Hernia inguinal y umbilical: reparación quirúrgica para prevenir incarceración o estrangulación.
- Fimosis y parafimosis: manejo conservador o circuncisión según indicación clínica.
- Hidrocele y varicocele: corrección cuando persisten o causan molestias.
- Criptorquidia: descenso testicular quirúrgico (orquidopexia) en el tiempo oportuno para favorecer fertilidad futura.
- Apendicitis aguda: apendicectomía, frecuentemente por laparoscopia.
- Colelitiasis y colecistitis en adolescentes: colecistectomía laparoscópica seleccionada.
- Estenosis hipertrófica del píloro: piloromiotomía para resolver vómito en proyectil del lactante.
- Reflujo gastroesofágico severo: cirugía antirreflujo en casos refractarios.
- Quistes y masas en piel y tejidos blandos: resección con criterios oncológicos o reconstructivos.
- Malformaciones congénitas (según complejidad y edad): abordajes escalonados y multidisciplinarios.
La mínima invasión ha ganado protagonismo en la población pediátrica, por sus beneficios en dolor, recuperación y resultado estético.
Preparación previa: el papel de la familia
La preparación para ver a un médico cirujano pediatra requiere una comunicación familiar clara:
- Documentación clínica organizada: notas médicas previas, reportes de ultrasonido, tomografía o resonancia, laboratorios, alergias y lista de medicamentos actuales (incluye vitaminas y fitoterapia).
- Datos perinatales y vacunas: peso al nacer, antecedentes de prematuridad, hospitalizaciones y esquema de inmunización.
- Bitácora de síntomas: cuándo iniciaron, desencadenantes, intensidad del dolor y respuesta a tratamientos.
- Acompañamiento emocional: explicar al niño, con palabras sencillas, qué ocurrirá; llevar un objeto de apego (manta, juguete) puede disminuir la ansiedad.
Si existe la posibilidad de un procedimiento el mismo día, el médico cirujano indicará ayuno según edad (intervalos más cortos en lactantes) y la necesidad de acudir con acompañante adulto responsable.
Anestesia y seguridad en el paciente pediátrico
El binomio médico cirujano pediatra–anestesiólogo pediatra es central. En función de la edad y el tipo de cirugía:
- Se ajustan dosis de anestésicos al peso y estado clínico.
- Se emplea monitoreo avanzado (saturación, capnografía, hemodinámica) para intervenir a tiempo ante cambios fisiológicos.
- Se implementa analgesia multimodal (bloqueos regionales, antiinflamatorios, paracetamol) para reducir dolor y náusea posoperatoria.
- Se siguen checklists de seguridad específicos para edad y talla, con verificación de identidad, sitio y procedimiento.
Cirugía mínimamente invasiva en niños: ventajas reales
Cuando el cuadro lo permite, el médico cirujano pediatra elige laparoscopia u otras técnicas de mínima invasión. Sus beneficios incluyen:
- Incisiones pequeñas y menor dolor, lo que facilita la deambulación temprana.
- Menor riesgo de infección de sitio quirúrgico y menor sangrado.
- Alta más temprana y regreso gradual a la escuela y actividades físicas.
- Excelente resultado estético, con impacto positivo en la autoestima del niño a mediano plazo.
La indicación depende del diagnóstico, la anatomía, cirugías previas y la experiencia del equipo.
El día de la cirugía: qué esperan padres y cuidadores
- Ingreso y verificación: confirmación de identidad del menor, ayuno y consentimiento informado.
- Valoración anestésica final: revisión de vías respiratorias, comorbilidades y plan analgésico.
- Procedimiento: el médico cirujano realiza la técnica definida; la familia recibe actualizaciones según política del hospital.
- Recuperación y vigilancia: control de dolor, tolerancia a líquidos y criterios de alta segura.
- Educación al alta: hoja escrita con medicación, curaciones, baño, actividad física y signos de alarma.
Cuidados postoperatorios en casa
El éxito no termina en quirófano. Los cuidadores deben seguir las indicaciones del médico cirujano pediatra:
- Analgesia a horarios fijos las primeras 24–48 horas (salvo indicación distinta).
- Cuidado de la herida: mantener limpia y seca, cambiar apósitos como se indicó, vigilar enrojecimiento, secreción o mal olor.
- Alimentación y líquidos: iniciar con dieta tolerable; en lactantes, reintroducir tomas según recomendación.
- Actividad física: evitar esfuerzos y juegos de contacto hasta autorización; el retorno a la escuela suele ser rápido en cirugías menores.
- Control de temperatura: reportar fiebre persistente o dolor que no cede.
- Citas de seguimiento: indispensables para valorar cicatrización y, si aplica, retirar puntos.
Señales de alarma que ameritan contactar al especialista
Acude a urgencias o comunícate con tu médico cirujano pediatra si se presenta:
- Fiebre sostenida, somnolencia excesiva o irritabilidad inusual.
- Vómitos persistentes, incapacidad para tolerar líquidos o dolor abdominal progresivo.
- Sangrado activo, hematomas extensos o secreción purulenta de la herida.
- Dificultad respiratoria o jadeo.
Detectar y atender complicaciones a tiempo mejora significativamente el pronóstico.
Cómo elegir a tu médico cirujano pediatra
Considera estos criterios para tomar una decisión informada:
- Certificaciones vigentes y experiencia en el procedimiento propuesto para la edad del paciente.
- Comunicación empática y clara con niños y cuidadores; disposición para resolver dudas.
- Trabajo multidisciplinario con anestesiología pediátrica, enfermería y rehabilitación.
- Acceso a imagenología y laboratorio en sitio, así como quirófanos equipados con instrumental pediátrico y protocolos de control de infecciones.
- Indicadores de calidad: tiempos de espera, políticas de acompañamiento y seguimiento postoperatorio.
El mejor médico cirujano pediatra combina técnica, experiencia y calidez, integrando a la familia en cada paso del proceso.
Preguntas frecuentes (FAQ)
¿Toda cirugía infantil es ambulatoria?
No. Muchas pueden realizarse sin hospitalización prolongada, pero la decisión depende de la complejidad, la edad y las comorbilidades del menor.¿Siempre se puede usar laparoscopia?
No en todos los casos. El médico cirujano definirá si la mínima invasión es segura y efectiva para el diagnóstico específico.¿Cuándo puede volver a la escuela o a hacer deporte?
Depende del procedimiento. En cirugías menores, el retorno es rápido; para ejercicio intenso o contacto físico, espera la autorización médica.¿Cómo se maneja el dolor en casa?
Con analgesia pautada, hidratación adecuada y reposo relativo. Si el dolor no cede, comunícate con el especialista.Agenda tu valoración con un médico cirujano pediatra para recibir diagnóstico certero, plan de tratamiento personalizado y acompañamiento cercano en cada etapa. Con preparación adecuada, protocolos de seguridad y una comunicación abierta con la familia, la experiencia quirúrgica del menor puede ser segura, predecible y con excelente recuperación.
-
¿Qué tipo de enfermedades pueden tratarse mediante cirugía robótica?
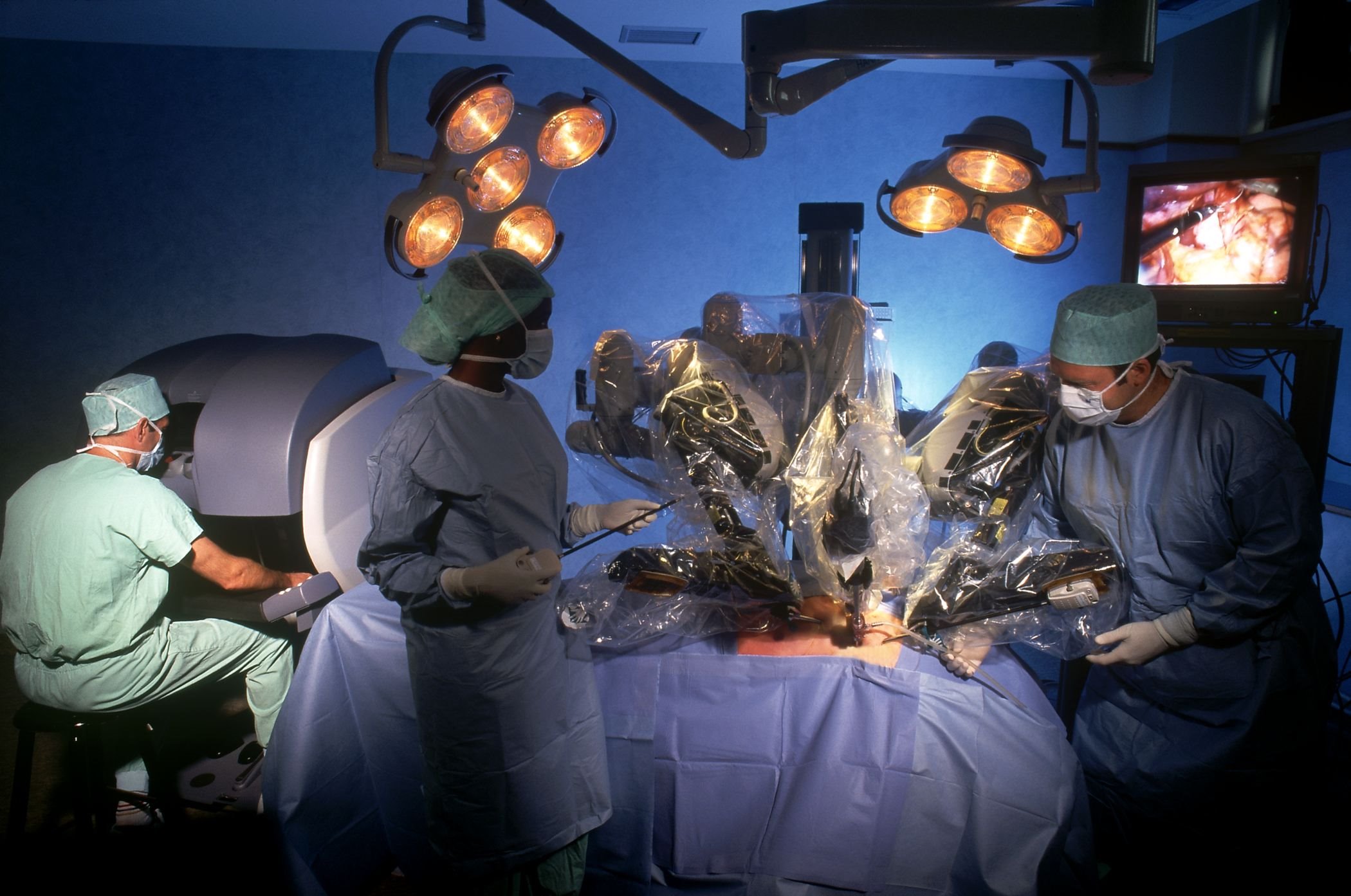 La cirugía robótica ha transformado la práctica médica moderna al ofrecer una alternativa avanzada, precisa y mínimamente invasiva para el tratamiento de múltiples enfermedades. Este tipo de cirugía, controlada por un cirujano altamente capacitado a través de un sistema robótico, permite realizar procedimientos complejos con mayor exactitud, menor riesgo y una recuperación significativamente más rápida. Su aplicación se ha extendido a diversas especialidades médicas, lo que la convierte en una herramienta fundamental para abordar desde patologías oncológicas hasta trastornos cardíacos o ginecológicos.
La cirugía robótica ha transformado la práctica médica moderna al ofrecer una alternativa avanzada, precisa y mínimamente invasiva para el tratamiento de múltiples enfermedades. Este tipo de cirugía, controlada por un cirujano altamente capacitado a través de un sistema robótico, permite realizar procedimientos complejos con mayor exactitud, menor riesgo y una recuperación significativamente más rápida. Su aplicación se ha extendido a diversas especialidades médicas, lo que la convierte en una herramienta fundamental para abordar desde patologías oncológicas hasta trastornos cardíacos o ginecológicos.La cirugía robótica como evolución de la medicina moderna
La cirugía robótica representa una evolución natural de la cirugía laparoscópica. A través de brazos articulados con movimientos más precisos que la mano humana y una cámara 3D de alta definición, el cirujano puede operar con una visión ampliada y un control absoluto de los instrumentos. Esta tecnología minimiza los errores humanos y reduce el trauma sobre los tejidos. Además, al ser un procedimiento mínimamente invasivo, las incisiones son más pequeñas, lo que implica menor dolor, menos sangrado y una recuperación acelerada.
Gracias a estos beneficios, la cirugía robótica ha demostrado ser eficaz en el tratamiento de enfermedades que requieren una gran precisión o que afectan estructuras anatómicas delicadas. A continuación, se detallan las principales especialidades médicas en las que este avance tecnológico ha mostrado resultados sobresalientes.
Urología: precisión en el tratamiento de enfermedades del sistema urinario
Una de las áreas donde la cirugía robótica ha tenido mayor impacto es la urología. El sistema robótico permite realizar intervenciones en zonas de difícil acceso con un nivel de detalle milimétrico. Entre las enfermedades más tratadas mediante esta técnica destacan:
- Cáncer de próstata: la prostatectomía robótica permite extirpar el tumor preservando los nervios responsables de la función urinaria y sexual.
- Cáncer renal: se pueden realizar nefrectomías parciales con una precisión que permite conservar la mayor parte del órgano sano.
- Estenosis ureteral y cálculos renales complejos: la cirugía robótica facilita la reconstrucción de vías urinarias sin incisiones amplias.
Los pacientes sometidos a este tipo de procedimientos suelen experimentar menor sangrado, menos dolor postoperatorio y una rápida recuperación de la función normal.
Ginecología: soluciones avanzadas para enfermedades del sistema reproductor femenino
En el campo de la ginecología, la cirugía robótica se ha consolidado como una herramienta esencial para el tratamiento de patologías complejas que antes requerían cirugías abiertas. Entre las enfermedades más tratadas destacan:
- Miomas uterinos (fibromas): la miomectomía robótica permite extirparlos preservando el útero y facilitando la fertilidad.
- Endometriosis profunda: la visión tridimensional y la precisión del robot permiten eliminar el tejido endometrial sin dañar órganos cercanos.
- Cáncer de útero o de cuello uterino: la histerectomía robótica mejora el control quirúrgico y reduce el sangrado.
Esta técnica también es útil en cirugías reconstructivas pélvicas y procedimientos de infertilidad, proporcionando resultados más seguros y estéticos.
Cirugía general: precisión en el tratamiento del aparato digestivo
La cirugía robótica también se aplica ampliamente en el ámbito de la cirugía general, donde se emplea para tratar enfermedades del sistema digestivo. Entre los procedimientos más comunes se incluyen:
- Cáncer de colon y recto: la resección robótica permite extirpar tumores con gran precisión y reducir las complicaciones postoperatorias.
- Hernias abdominales o hiatales: el robot facilita una reparación más precisa y resistente, con menor riesgo de recaída.
- Cirugía de vesícula biliar y apendicectomías: ofrecen resultados más limpios y tiempos de recuperación más cortos.
Gracias al nivel de control que ofrece, el cirujano puede realizar maniobras complejas con una visibilidad superior y una manipulación más delicada de los tejidos.
Cardiología: avances en cirugía mínimamente invasiva del corazón
La cirugía robótica cardíaca es uno de los avances más notables en la medicina moderna. Permite abordar enfermedades cardiovasculares sin necesidad de realizar una esternotomía (apertura del tórax), lo que reduce de manera significativa los riesgos y el tiempo de recuperación.
Entre las enfermedades que pueden tratarse con esta técnica se encuentran:
- Reparación de válvulas cardíacas (mitral o tricúspide): se realizan procedimientos de reconstrucción con una precisión superior.
- Bypass coronario mínimamente invasivo: el sistema robótico permite conectar vasos sin abrir el tórax por completo.
- Corrección de defectos congénitos: especialmente útil en pacientes pediátricos o con malformaciones estructurales.
La cirugía robótica cardíaca ha reducido las complicaciones posoperatorias, mejorando la calidad de vida de los pacientes y su reintegración a la rutina diaria.
Oncología: un aliado en la lucha contra el cáncer
En el tratamiento del cáncer, la cirugía robótica ha marcado una diferencia significativa. Permite extirpar tumores con mayor precisión, preservando tejidos sanos y reduciendo el riesgo de recidivas. Algunas de las enfermedades oncológicas tratadas mediante esta técnica incluyen:
- Cáncer de próstata, riñón, colon y recto.
- Cáncer ginecológico, como el de útero, ovario o cuello uterino.
- Cáncer de cabeza y cuello, especialmente en la base de la lengua o la garganta.
La precisión del sistema permite realizar resecciones más controladas y obtener márgenes quirúrgicos más seguros, lo que mejora el pronóstico y la calidad de vida del paciente.
Cirugía torácica y pulmonar: intervenciones menos invasivas
En el campo de la cirugía torácica, la robótica ha permitido operar enfermedades pulmonares y del mediastino con una invasión mínima. Se utiliza para tratar:
- Cáncer de pulmón: se realiza la lobectomía robótica, que permite extraer el lóbulo afectado con incisiones pequeñas.
- Nódulos pulmonares o masas benignas.
- Trastornos del esófago y mediastino, incluyendo hernias y resecciones de tumores.
Estos procedimientos reducen el dolor postoperatorio y acortan el tiempo de hospitalización, lo que favorece una recuperación más rápida.
El papel del Hospital Ángeles en la cirugía robótica
Hospital Ángeles se ha posicionado como un referente en cirugía robótica en México, gracias a la incorporación de tecnología de última generación y a su equipo médico altamente especializado. Su infraestructura quirúrgica permite realizar intervenciones en diversas especialidades, con un enfoque en la seguridad, la precisión y el bienestar del paciente.
La implementación de sistemas como el Da Vinci Xi ofrece una experiencia quirúrgica más segura, tanto para el cirujano como para el paciente, garantizando resultados óptimos en cada procedimiento. Además, los programas de seguimiento postoperatorio aseguran una recuperación integral y un acompañamiento médico constante.
La cirugía robótica ha dejado de ser una innovación exclusiva para convertirse en una herramienta indispensable en el tratamiento de múltiples enfermedades. Su capacidad para combinar tecnología, precisión y cuidado humano ha elevado los estándares de la medicina moderna, ofreciendo una atención más eficiente, segura y con mejores resultados a largo plazo.
-
Cirujano cardiotorácico: señales de alerta que no debes ignorar
*:pointer-events-auto scroll-mt-calc(var(–header-height)+min(200px,max(70px,20svh)))” data-scroll-anchor=”false” data-testid=”conversation-turn-20″ data-turn=”assistant” data-turn-id=”6322f994-fdeb-40cd-912b-853082415c8e” dir=”auto” tabindex=”-1″> -
¿Cómo saber si necesito una cirugía general o un tratamiento alternativo?
Determinar si una persona necesita una cirugía general o si puede beneficiarse de un tratamiento alternativo es una decisión médica que requiere una evaluación detallada. No todas las enfermedades o dolencias requieren intervención quirúrgica; en muchos casos, existen opciones menos invasivas que pueden ofrecer resultados favorables. Sin embargo, cuando la cirugía se convierte en la mejor alternativa, debe realizarse con precisión, seguridad y en manos de especialistas calificados. En hospitales de alta especialidad como el Hospital Ángeles Lomas, esta decisión se toma con base en estudios clínicos, diagnósticos de imagen y valoraciones médicas integrales.
Evaluación médica: el primer paso para determinar si se necesita cirugía
La decisión de realizar una cirugía general nunca se basa únicamente en los síntomas, sino en un conjunto de evaluaciones médicas. El proceso comienza con una consulta donde el especialista revisa el historial clínico del paciente, los antecedentes familiares y el desarrollo de los síntomas. Posteriormente, se solicitan estudios complementarios como análisis de sangre, ultrasonidos, radiografías, tomografías o resonancias magnéticas, según el caso.
El cirujano general analiza esta información para determinar la causa exacta del problema. Si se identifica que el padecimiento puede resolverse mediante medicamentos, fisioterapia, dieta o tratamiento ambulatorio, se evita la cirugía. Pero si existe riesgo de complicaciones graves, dolor persistente o daño a órganos vitales, la intervención quirúrgica se convierte en la mejor opción terapéutica.Afecciones que requieren cirugía general
Las cirugías generales abarcan un amplio rango de enfermedades y condiciones que no pueden solucionarse con tratamientos conservadores. Entre las más comunes se encuentran:- Apendicitis aguda: inflamación del apéndice que requiere extirpación inmediata para evitar una peritonitis.
- Colecistitis: inflamación de la vesícula biliar causada por cálculos o infecciones.
- Hernias: protrusión de un órgano o tejido a través de una pared muscular debilitada.
- Úlceras perforadas: lesiones gástricas o intestinales que pueden causar hemorragias internas.
- Obstrucciones intestinales: bloqueos que impiden el tránsito normal de los alimentos.
-
Tumores o masas abdominales: que deben extirparse para análisis o tratamiento oncológico.
En estos casos, la cirugía general no solo alivia los síntomas, sino que previene complicaciones potencialmente mortales.
 Tratamientos alternativos a la cirugía general
Tratamientos alternativos a la cirugía general
No todos los padecimientos requieren pasar por el quirófano. En enfermedades leves o moderadas, los médicos del Hospital Ángeles pueden optar por tratamientos alternativos que incluyan medicamentos, cambios en el estilo de vida, terapias físicas o procedimientos mínimamente invasivos.
Por ejemplo, una hernia pequeña puede controlarse con el uso de fajas abdominales y ejercicios dirigidos si no presenta dolor ni riesgo de estrangulación. De igual forma, los cálculos biliares asintomáticos pueden manejarse con dieta baja en grasa y monitoreo periódico. En casos de inflamación o infecciones leves, los antibióticos y antiinflamatorios suelen ser suficientes para controlar el cuadro clínico.
La clave está en una valoración médica completa, ya que cada paciente responde de manera distinta y lo que puede funcionar para uno, no necesariamente es adecuado para otro.Síntomas que podrían indicar la necesidad de una cirugía general
Reconocer cuándo los síntomas pueden requerir atención quirúrgica es fundamental para actuar a tiempo. Algunos signos de alerta que deben ser evaluados por un cirujano general incluyen:- Dolor abdominal intenso o persistente.
- Náuseas, vómitos o fiebre sin causa aparente.
- Sangrado digestivo o heces oscuras.
- Inflamación o masa palpable en el abdomen.
- Dificultad para evacuar o gases retenidos por más de 24 horas.
-
Pérdida de peso sin razón aparente.
Ante cualquiera de estos síntomas, es indispensable acudir a una valoración médica en un hospital especializado como el Hospital Ángeles Lomas, donde se puede determinar rápidamente si el tratamiento debe ser quirúrgico o conservador.
Importancia de la segunda opinión médica
Antes de decidirse por una cirugía general, siempre es recomendable buscar una segunda opinión médica. Esta práctica permite confirmar el diagnóstico y conocer otras alternativas de tratamiento. En algunos casos, un segundo especialista puede proponer técnicas menos invasivas o incluso evitar la cirugía si el problema puede resolverse de otra manera.
En el Hospital Ángeles, los pacientes cuentan con un equipo multidisciplinario de médicos y cirujanos que colaboran para garantizar el mejor plan terapéutico posible. Este enfoque integral busca equilibrar los beneficios del procedimiento con los riesgos, siempre priorizando la seguridad y la recuperación del paciente.Tecnologías y avances en cirugía general
La cirugía moderna ha evolucionado significativamente en las últimas décadas, ofreciendo opciones más seguras y con mejores resultados. En el Hospital Ángeles Lomas, los cirujanos generales cuentan con tecnología avanzada como la cirugía laparoscópica y robótica, que permiten realizar incisiones mínimas, reducir el dolor postoperatorio y acortar el tiempo de recuperación.
Además, se aplican protocolos de anestesia segura y técnicas de monitoreo intraoperatorio que minimizan los riesgos. Estos avances han permitido que muchos procedimientos que antes requerían hospitalización prolongada ahora puedan realizarse de forma ambulatoria, con una reincorporación más rápida a las actividades cotidianas.El papel del cirujano general en la toma de decisiones
El cirujano general es el encargado de evaluar si un paciente necesita una intervención quirúrgica o si puede continuar con manejo médico. Su formación le permite analizar cada caso desde una perspectiva integral, considerando no solo el diagnóstico, sino también el estado general del paciente, su edad, historial médico y calidad de vida.
Durante la consulta, el especialista explica los beneficios, riesgos y posibles resultados de la cirugía, así como las alternativas terapéuticas disponibles. Esta comunicación abierta y honesta es fundamental para que el paciente pueda tomar una decisión informada y segura.Factores que influyen en la decisión final
La elección entre una cirugía general y un tratamiento alternativo depende de múltiples factores:- Gravedad de la enfermedad: las afecciones avanzadas o con riesgo vital suelen requerir cirugía inmediata.
- Estado general del paciente: personas con enfermedades crónicas o edad avanzada pueden necesitar una preparación especial o evitar ciertos procedimientos.
- Eficacia del tratamiento no quirúrgico: si las terapias conservadoras no ofrecen resultados, la cirugía se vuelve necesaria.
-
Riesgos y beneficios esperados: el cirujano evalúa qué opción ofrece una mejor calidad de vida a largo plazo.
El objetivo es siempre preservar la salud del paciente con el menor riesgo posible y garantizar una recuperación completa.
Hospital Ángeles Lomas: atención integral y segura
Optar por una cirugía general o un tratamiento alternativo no debe tomarse a la ligera. En el Hospital Ángeles Lomas, los pacientes reciben atención personalizada basada en evidencia médica, tecnología de vanguardia y un equipo de especialistas altamente capacitados. Cada diagnóstico se analiza cuidadosamente, priorizando siempre el bienestar, la seguridad y la tranquilidad del paciente.
Gracias a su infraestructura moderna y protocolos internacionales de calidad, el Hospital Ángeles Lomas se consolida como un referente en atención quirúrgica y medicina integral en México, ofreciendo soluciones efectivas para cada caso médico con el máximo nivel de profesionalismo. -
¿Qué diferencias hay entre una cirugía general y una cirugía especializada en Hospital Ángeles?
En el campo médico, es común que los pacientes se pregunten cuál es la diferencia entre una cirugía general y una cirugía especializada. Aunque ambas tienen como objetivo tratar enfermedades mediante procedimientos quirúrgicos, difieren en su alcance, nivel de complejidad y tipo de afecciones que abordan. En el Hospital Ángeles, estas áreas se desarrollan bajo estándares de excelencia, con tecnología avanzada y equipos médicos multidisciplinarios que garantizan la seguridad y recuperación del paciente.
¿Qué abarca la cirugía general en el Hospital Ángeles?
La cirugía general es una especialidad médica que se encarga del diagnóstico, tratamiento y seguimiento de enfermedades que afectan órganos internos del cuerpo humano, principalmente del sistema digestivo, endocrino y metabólico. Los cirujanos generales del Hospital Ángeles están capacitados para intervenir en una amplia variedad de padecimientos, como apendicitis, hernias, cálculos biliares, úlceras, hemorroides y enfermedades del colon, entre otras. Además, tienen la formación necesaria para atender emergencias quirúrgicas y realizar procedimientos tanto abiertos como mínimamente invasivos.
Esta especialidad se distingue por su enfoque integral: el cirujano general evalúa al paciente desde el diagnóstico clínico hasta la recuperación postoperatoria, y en muchos casos coordina el trabajo con otras especialidades médicas. En el Hospital Ángeles, el área de cirugía general combina experiencia, tecnología de punta y protocolos de seguridad que aseguran un tratamiento óptimo y resultados favorables.Características principales de la cirugía general
Una de las características más importantes de la cirugía general es su versatilidad. A diferencia de otras ramas quirúrgicas, el cirujano general puede intervenir en múltiples zonas anatómicas, utilizando técnicas avanzadas como la cirugía laparoscópica, que permite realizar procedimientos a través de pequeñas incisiones. Esto reduce el dolor postoperatorio, acelera la recuperación y minimiza las cicatrices.
Los procedimientos más frecuentes que se realizan en el Hospital Ángeles incluyen:- Apendicectomía laparoscópica: extracción del apéndice inflamado.
- Colecistectomía: retiro de la vesícula biliar en casos de cálculos o infecciones.
- Hernioplastia: reparación de hernias abdominales mediante el uso de mallas biocompatibles.
- Resección intestinal o de colon: en enfermedades inflamatorias o neoplásicas.
-
Cirugías de la glándula tiroides o de tejidos blandos.
Cada uno de estos procedimientos requiere precisión, conocimiento anatómico y habilidades técnicas que los cirujanos del Hospital Ángeles desarrollan a través de años de práctica y actualización constante.
¿Qué es una cirugía especializada y cómo se diferencia?
La cirugía especializada es una rama que se deriva de la cirugía general, enfocada en áreas anatómicas o sistemas específicos del cuerpo. Los médicos que realizan este tipo de procedimientos cursan una especialización adicional que les permite tratar enfermedades complejas de un solo órgano o sistema.
En el Hospital Ángeles, las principales cirugías especializadas incluyen:- Cirugía cardiovascular: enfocada en el tratamiento de enfermedades del corazón y los grandes vasos sanguíneos.
- Cirugía neurológica: destinada a corregir alteraciones del cerebro, médula espinal y sistema nervioso periférico.
- Cirugía ortopédica: centrada en el sistema musculoesquelético, incluyendo huesos, articulaciones y ligamentos.
- Cirugía oncológica: orientada a la extirpación de tumores benignos y malignos.
- Cirugía plástica y reconstructiva: enfocada en la reparación funcional y estética del cuerpo.
-
Cirugía pediátrica: dedicada al tratamiento quirúrgico de niños y recién nacidos.
A diferencia de la cirugía general, la cirugía especializada requiere equipos y conocimientos altamente específicos, así como el apoyo de tecnología médica avanzada, como sistemas robóticos, microscopios quirúrgicos y equipos de monitoreo de alta precisión.
El papel complementario de ambas disciplinas en el Hospital Ángeles
En el Hospital Ángeles, la cirugía general y la cirugía especializada no compiten entre sí, sino que se complementan para ofrecer una atención médica integral. Por ejemplo, un paciente con una hernia complicada puede ser atendido inicialmente por un cirujano general, pero si presenta complicaciones cardíacas o metabólicas, se coordina con especialistas en cardiología o endocrinología. Este modelo de trabajo multidisciplinario permite abordar cada caso de manera personalizada, garantizando diagnósticos precisos y tratamientos más seguros.
Además, la colaboración entre ambas áreas es fundamental en cirugías de alta complejidad, como resecciones tumorales o procedimientos combinados. El Hospital Ángeles destaca por promover la comunicación entre especialidades y mantener protocolos quirúrgicos estandarizados que priorizan la seguridad del paciente en todo momento.Tecnología y protocolos que marcan la diferencia
Tanto en cirugía general como en cirugía especializada, el Hospital Ángeles se distingue por contar con quirófanos de última generación, equipados con sistemas de imagen digital, anestesia controlada por computadora y herramientas de asistencia robótica. Estas innovaciones reducen los riesgos operatorios y permiten procedimientos más precisos, menos invasivos y con una recuperación más rápida.
Asimismo, todos los procedimientos se realizan bajo estrictos protocolos de esterilización y control de infecciones, siguiendo estándares internacionales de calidad. Cada cirugía está respaldada por un equipo multidisciplinario que incluye anestesiólogos, enfermeras quirúrgicas, instrumentistas y personal de cuidados postoperatorios.¿Cuándo acudir al área de cirugía general del Hospital Ángeles?
El momento ideal para consultar al servicio de cirugía general es cuando se presentan síntomas como dolor abdominal persistente, bultos en el abdomen o ingle, sangrado digestivo, inflamación, fiebre sin causa aparente o alteraciones en la digestión. El cirujano general puede realizar una evaluación inicial y, si es necesario, referir al paciente a una cirugía especializada.
Esta primera valoración es clave para evitar complicaciones, ya que muchas enfermedades pueden tratarse de manera ambulatoria si se detectan a tiempo. En el Hospital Ángeles, cada paciente recibe una atención personalizada basada en su historial clínico, resultados de laboratorio y estudios de imagen.Excelencia médica al servicio del paciente
La principal diferencia entre una cirugía general y una cirugía especializada radica en su enfoque: mientras la primera abarca procedimientos amplios y multidisciplinarios, la segunda se concentra en un área del cuerpo con un nivel mayor de precisión. En ambos casos, el Hospital Ángeles ofrece atención médica de vanguardia, tecnología moderna y un equipo humano comprometido con la salud y el bienestar del paciente.
Elegir esta institución es optar por seguridad, experiencia y resultados respaldados por la confianza de miles de pacientes que han encontrado soluciones efectivas a sus necesidades quirúrgicas.
-
Neurocirugía mínimamente invasiva: qué es y cuándo aplica
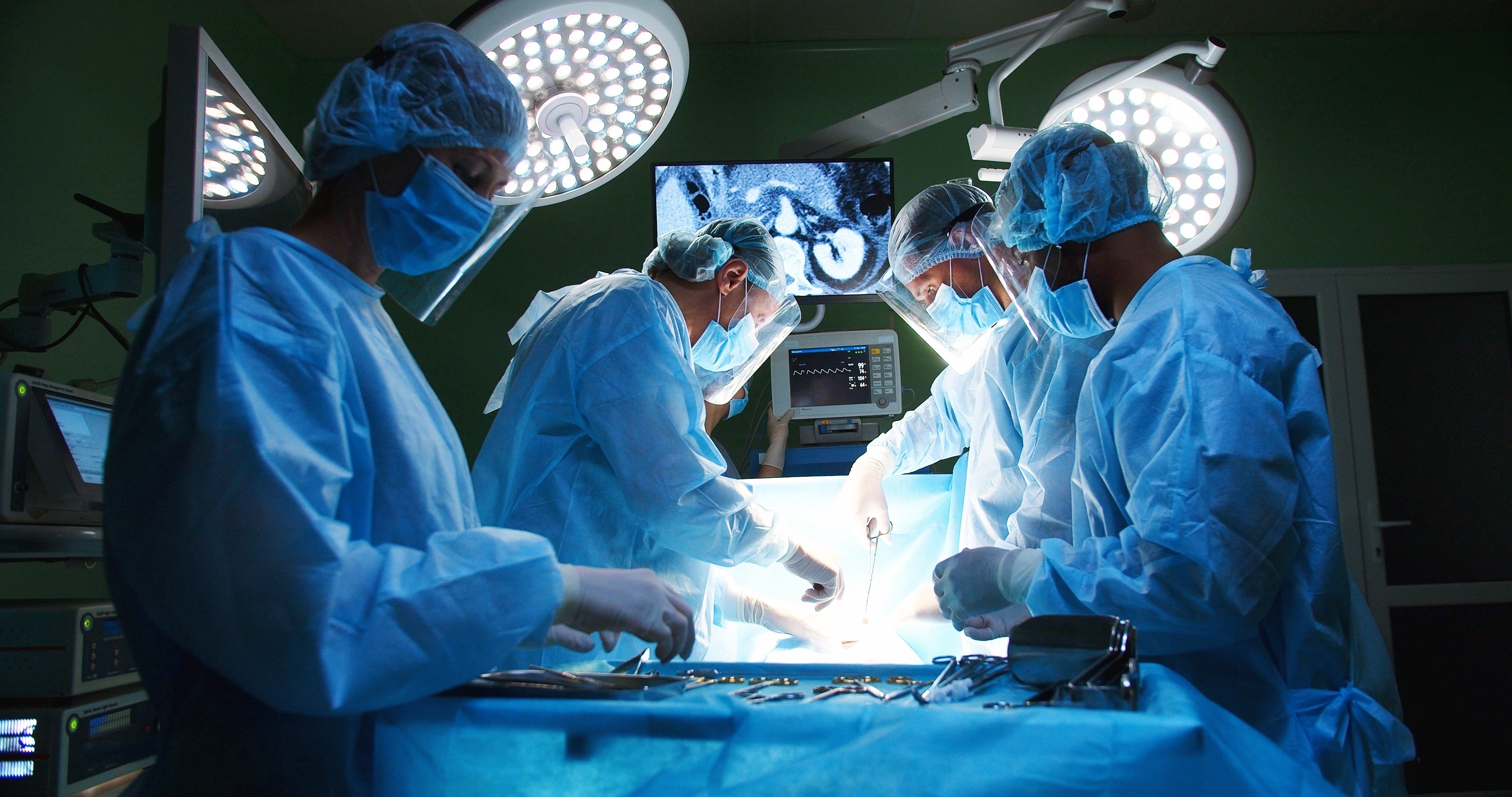 La neurocirugía mínimamente invasiva es un conjunto de técnicas que permiten tratar patologías del sistema nervioso mediante incisiones pequeñas, trayectos anatómicos dirigidos y visualización aumentada, con el fin de reducir trauma tisular, dolor posoperatorio y estancia hospitalaria sin comprometer la eficacia. No es una tendencia pasajera: es un cambio de paradigma sustentado en evidencia y en la convergencia de neuronavegación 3D, microscopía de alta definición, endoscopía, ultrasonido intraoperatorio y monitorización neurofisiológica.
La neurocirugía mínimamente invasiva es un conjunto de técnicas que permiten tratar patologías del sistema nervioso mediante incisiones pequeñas, trayectos anatómicos dirigidos y visualización aumentada, con el fin de reducir trauma tisular, dolor posoperatorio y estancia hospitalaria sin comprometer la eficacia. No es una tendencia pasajera: es un cambio de paradigma sustentado en evidencia y en la convergencia de neuronavegación 3D, microscopía de alta definición, endoscopía, ultrasonido intraoperatorio y monitorización neurofisiológica.Principios que la hacen posible
- Planeación preoperatoria avanzada: integración de resonancia magnética (RM), tomografía (TC) y tractografía para trazar trayectorias que evadan áreas elocuentes y vasos.
- Accesos dirigidos: emplean tubos retráctiles, puertos endoscópicos o mini-craneotomías que preservan músculos y ligamentos.
- Validación en tiempo real: ultrasonido, imagen intraoperatoria y mapeo cortical/subcortical confirman blancos y márgenes.
- Cuidado perioperatorio estandarizado: analgesia multimodal, prevención de náusea, profilaxis antibiótica y movilización temprana.
¿Cuándo aplica en cráneo?
- Tumores de base de cráneo y región selar: abordaje endoscópico transnasal para adenomas hipofisarios, craniofaringiomas seleccionados y fístulas de LCR.
- Lesiones intraventriculares y quistes: resección o fenestración endoscópica con mínima morbilidad.
- Descompresión microvascular: tratamiento de neuralgia del trigémino con microvascularización asistida por microscopio.
- Cirugía de epilepsia seleccionada: SEEG para localización y, en focos delimitados, ablación láser intersticial (LITT).
¿Cuándo aplica en columna?
- Hernia de disco lumbar o cervical con radiculopatía refractaria: microdiscectomía por incisión corta bajo microscopio.
- Estenosis espinal: laminotomía/foraminotomía dirigida, con opción endoscópica en casos adecuados.
- Inestabilidad vertebral: fusiones TLIF/PLIF/ALIF con navegación 3D para colocar implantes con precisión milimétrica.
- Fracturas osteoporóticas: cifoplastia/vertebroplastia para estabilización y alivio del dolor.
Beneficios clínicos esperables
- Menor dolor posoperatorio y necesidad reducida de analgésicos.
- Cicatrices discretas y mejor conservación muscular.
- Menor sangrado e infecciones menos frecuentes.
- Alta hospitalaria temprana y rehabilitación acelerada.
- Resultados funcionales comparables a la cirugía abierta cuando la indicación es correcta.
Limitaciones y selección de pacientes
No todos los casos se benefician de mínima invasión. Tumores muy extensos, malformaciones vasculares complejas o deformidades severas pueden requerir cirugía abierta. La correlación clínico-radiológica y la seguridad son prioritarias. El mejor abordaje es el que maximiza el control de la patología con el menor riesgo global.
Proceso de atención paso a paso
- Valoración clínica y revisión de imágenes con protocolos específicos.
- Junta multidisciplinaria para definir la estrategia (conservador vs. quirúrgico; abierto vs. mínimamente invasivo).
- Educación preoperatoria: expectativas, riesgos, tiempos de recuperación y señales de alarma.
- Intervención con neuronavegación, monitorización y validación intraoperatoria.
- Recuperación estructurada: control del dolor, movilización y neurorehabilitación.
- Seguimiento con imagen de control cuando procede.
Recomendaciones para el posoperatorio
- Mantén la herida limpia y seca; evita cremas no indicadas.
- Realiza caminatas cortas y frecuentes; aumenta progresivamente la distancia.
- Consulta ante fiebre > 38 °C, cefalea que empeora, déficit neurológico, convulsiones o líquido claro por herida/nariz.
La neurocirugía mínimamente invasiva no busca “hacer menos”, sino hacer lo necesario con máxima precisión y mínimo impacto, favoreciendo recuperación y calidad de vida cuando está bien indicada.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
